Eetstoornissen op pediatrie
Dit stappenplan brengt verschillende basiselementen samen bij de aanpak van eetstoornissen op de dienst pediatrie van algemene ziekenhuizen.

Dit stappenplan brengt verschillende basiselementen samen bij de aanpak van eetstoornissen op de dienst pediatrie van algemene ziekenhuizen.
Om over (onder)gewicht te praten, is vooreerst een duidelijk begrip van een normaal of gezond gewicht noodzakelijk. Een te hoog, te laag of zelfs normaal gewicht is immers niet per definitie gezond of ongezond. Verschillende factoren kunnen het gewicht beïnvloeden, zoals botstructuur en spiermassa, zodat een relatief hoge BMI niet automatisch betekent dat men te zwaar zou zijn. Anderzijds is een eerder tengere lichaamsbouw door aanleg mogelijk, waardoor een lage BMI niet automatisch problematisch ondergewicht betekent. Wat verstaan we juist onder een normaal gewicht en is dit hetzelfde als een gezond gewicht?
Een gezond gewicht wil zeggen dat er geen gezondheidsproblemen te verwachten zijn die enkel en alleen veroorzaakt worden door het gewicht, of door de manier waarop het gewicht wordt bereikt. Een gezond gewicht zegt dus iets over de gezondheidsrisico’s die een bepaald gewicht met zich meebrengt én over de leefstijl.
Kwantitatief is een gewicht normaal te noemen, zolang het niet te sterk afwijkt van de verwachte normen volgens ontwikkeling, met inachtneming van lengte, geslacht, leeftijd en etnische origine. Door gebruik te maken van groeicurven wordt het belang om aan te haken op het individueel groeitraject van de jongere onderstreept Iedereen wordt immers geboren met een eigen gewichtsaanleg en erfelijkheid, waarbij de gewichtscurve informatie geeft over hoe lengtegroei en gewichtsgroei in balans verlopen. Let op, een BMI geeft geen aanduiding over het vetgehalte of de vetverdeling [70].
Bij de beoordeling van ondergewicht van een kind is met andere woorden de individuele gewichtsevolutie (stabiel, stijgend, dalend) essentieel: wat is het gewichtsverloop tijdens de ontwikkeling, en is er een opvallende afwijking in de curve binnen een bepaalde tijdseenheid? Daarom wordt bij de beoordeling bij voorkeur gebruik gemaakt van vroegere gegevens over de ontwikkeling van het kind. Zowel de huis- of kinderarts, de CLB-arts, als Kind en Gezin beschikken over die antropometrische groeigegevens.
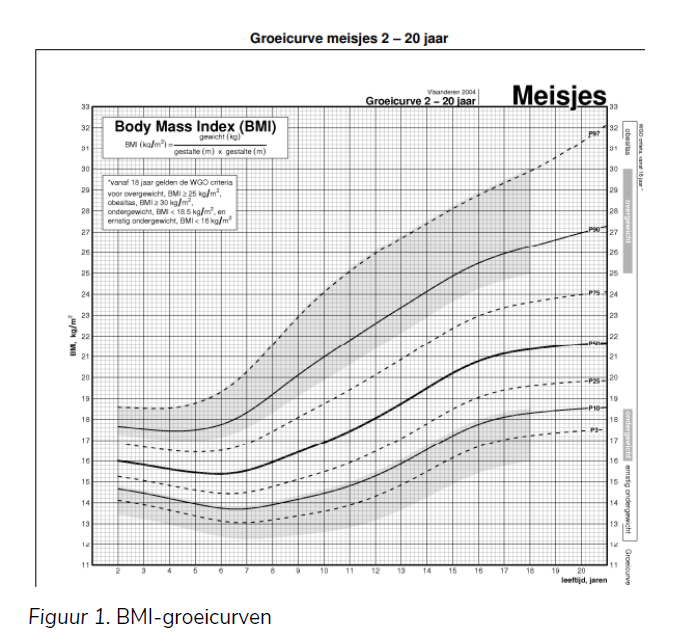
Naast de gewichtsevolutie maken we ook gebruik van groeicurven als een manier om in te schatten of het gewicht van een kind past bij zijn/haar leeftijd, geslacht en lengte. Deze vergelijken de (evolutie in) BMI (afgeleid van lengte en gewicht, uitgedrukt in kg/m2) met een referentiegroep. Bij kinderen onder de 18 jaar speelt de absolute BMI-waarde dus niet dezelfde rol als bij volwassenen (mogelijkheid tot vaststellen van een normaal gewicht aan de hand van absolute BMI-cijfers), omdat de verhouding tussen gewicht en lengte bij kinderen verandert met de leeftijd, gezien ze nog in volle groei zijn.
In Vlaanderen wordt doorgaans gebruik gemaakt van Vlaamse groeicurven 2004, met een referentiegroep van Vlaamse jongens en meisjes (zie onderstaand Figuur 1 ter illustratie en Tabel 4; blanco BMI-groeicurven te raadplegen via deze link [71]). De Vlaamse groeicurven zijn geschikt voor kinderen met ten minste één ouder van Vlaamse herkomst, en de andere ouder afkomstig uit België, of uit één van de volgende landen: Nederland, Duitsland, Luxemburg, Frankrijk, Engeland, Denemarken, Ierland, Noorwegen, Zweden, Oostenrijk. Ze zijn in principe niet geschikt voor kinderen met ouders van een andere herkomst (ander Europees of niet-Europees land). Deze kinderen kunnen (vanaf 2-jarige leeftijd) opgevolgd worden aan de hand van de internationale gewicht-naar-lengte-curven (voor meisjes en voor jongens) en de BMI-curven van de WHO (vanaf 5jaar) ([72], te raadplegen via deze link). Deze curven zijn universeel toepasbaar [73], behalve bij kinderen van Zuid-(Oost-)Aziatische afkomst, waaronder Hindoestaanse kinderen, die een andere lichaamssamenstelling en vetverdeling hebben. Meer info over gewichtsopvolging per leeftijdscategorie vind je hier.
Om de mate van ondergewicht in vergelijking met de referentiegroep uit te drukken, kunnen verschillende kwantitatieve maten gebruikt worden. Al dient deze populatievergelijking (a.d.h.v. groeicurven) steeds in combinatie met de individu-specifieke gewichtsevolutie overheen de tijd te gebeuren. De mate van ondergewicht kan uitgedrukt worden in percentielscores (beschrijft hoeveel procent van de referentiegroep de bepaalde score of lager heeft) of standaarddeviatiescores (beschrijft de mate van spreiding rond het gemiddelde, ook z-scores genoemd). In België worden percentiellijnen en standaarddeviatielijnen overheen de ontwikkeling gebruikt, met grenswaarden die overeenkomen met een Vlaamse referentiepopulatie uit 2004. In Nederland en internationaal gebruikt men vaker de standaarddeviatiescores voor lengte en gewicht, met –2 als grenswaarde voor ondergewicht. Bij een normale verdeling heeft per definitie 2,3% van de kinderen een gewicht of lengte lager dan –2 standaarddeviaties (SDS) [73].
PRAKTIJKTIP
Teken de individuele gewichtsevolutie van de patiënt uit op de bijhorende groeicurve. Dit biedt een duidelijk uitgangspunt voor zowel de zorgverstrekkers als voor het gezin tijdens het hersteltraject. Men kan er voor kiezen om hierbij in het begin met kleurzones te werken (rood -oranje – groen), in plaats van met het concrete gewicht indien het horen van het gewicht in deze eerste acute behandelfase te confronterend zou zijn.
Tabel 4. Gewichtsinschatting bij kinderen vanaf 2 jaar (of vanaf 9 jaar en 1 maand in de CLB-context) op basis van de Vlaams groeicurven (percentielscores)
| Indicator (BMI)-groeicurven) | Interpretatie |
| BMI-waarden boven de hoge grijze zone | obesitas |
| BMI-waarden binnen de hoge grijze zone | overgewicht |
| BMI-waarden tussen de hoge en lage grijze zone | normaal gewicht |
| BMI-waarden binnen de lage grijze zone | ondergewicht/laag gewicht |
| BMI-waarden onder de lage grijze zone | ernstig/zorgwekkend ondergewicht |
De verschillende groeicurven kan je hieronder raadplegen, of via www.eetexpert.be/vlaamse-groeicurven.
Meer informatie over de interpretatie van de BMI-groeicurves voor jongens en meisjes
De curven die op 18-jarige leeftijd de BMI-grenzen van 25 en 30 bereiken, geven de respectievelijke grenswaarden voor overgewicht en obesitas. De curven die op 18-jarige leeftijd de BMI-grenzen van 18,5 en 16 bereiken, geven de respectievelijke grenswaarden voor ondergewicht en ernstig ondergewicht. Deze waarden werden geëxtrapoleerd naar de jongere leeftijden. Op die manier worden ook de zones “overgewicht” en “ondergewicht” aangeduid in het grijs.
Tegenwoordig wordt ook gesproken over laag gewicht (in plaats van ‘ondergewicht’) en zorgwekkend ondergewicht (in plaats van ‘ernstig ondergewicht’). Deze nieuwe termen beschrijven beter de werkelijkheid en het klinische belang [70, 73].
Het is belangrijk dat de patiënt een gewicht bereikt dat terug binnen de gezonde range ligt, aangezien deze gewichtstoename een basisvoorwaarde vormt voor psychologisch herstel van een eetstoornis. [51]. Het bepalen van het minimaal gezond gewicht is echter geen exacte wetenschap en vraagt een klinische blik. In tegenstelling tot volwassenen, zijn kinderen en jongeren nog in groei, en moet hun gewichtsdoel dus regelmatig herberekend worden tijdens de behandeling [47, 74]. Hierbij wordt er een opdeling gemaakt naar de definiëring en berekening van het ‘minimaal gezond gewicht’ en het ‘optimaal gewicht’. Het gewichtsdoel dient altijd besproken te worden in een multidisciplinair overleg.
Het minimaal gezond gewicht (MGG) is het noodzakelijke gewicht dat de jongere ondersteunt in zijn lichamelijk, emotioneel, en cognitief herstel.
Hoewel er niet één overkoepelende methode is voor het bepalen van MGG, gebeurt het steeds op een individu specifieke manier rekening houdend met het oorspronkelijke groeitraject van de jongere (eerder gewicht, lengte, en puberteitsstadium). Ook de leeftijd, geslacht, etniciteit, de leeftijd waarop de puberteit startte, eerdere voedings- en activiteitengeschiedenis, en (indien toepasbaar) de leeftijd van menarche en gewicht waarop menstruaties stopten (menstruele grensgewicht) kunnen gebruikt worden [74]. Net omwille van de individuele inschatting en dynamische groei en ontwikkeling bij kinderen en jongeren, wordt het MGG regelmatig geëvalueerd. Zo wordt, zeker bij niet-volgroeide jongeren, het MGG idealiter elke 3 tot maximaal 6 maanden opnieuw berekend vertrekkend vanuit de eerder vastgestelde BMI-groeicurve [42, 52, 75]. Voor nog groeiende jongeren is er de good practice het MGG te verhogen met één kilogram per gegroeide centimeter [Expertengroep]. Regelmatig wordt het gewicht dan terug op de BMI-groeicurve uitgetekend om na te gaan of de curve die vooropgesteld was, gevolgd wordt.
Er zijn verschillende manieren om het MGG te berekenen (voor een kort overzicht zie Tabel 1 bij [74]). In de literatuur en verschillende centra lijkt het reconstrueren van de oorspronkelijke BMI en/of gewicht en lengtegroei percentiellijnen een gangbare praktijk om daaruit het MGG gewicht, rekening houdend met de huidige leeftijd en lengte, te bepalen [47, Expertengroep]. Sommige bronnen in de literatuur raden voor hormonaal herstel een (minimaal) BMI-percentiel tussen p14 en p39 aan, anderen spreken over een (minimaal) BMI-percentiel tussen p13 en p30 [14]. Al blijft het steeds essentieel om het MGG te berekenen op een individu specifieke manier en bij jongeren in de groei elke 3 tot 6 maand een herberekening te doen van het MGG.
PRAKTIJKTIP
Bepaal het MGG voor de patiënt op basis van o.a. het individuele groeitraject en de BMI-groeicurve. Er wordt bewust gekozen voor de term ‘minimaal gezond gewicht’, omdat de ervaring leert dat bij de term ‘minimaal gezond gewicht’ de gewichtstoename stagneert bij het bereiken van het ‘minimaal gezond gewicht’.
Het optimaal gewicht (OG) is het gewicht waarop het normale groei- en ontwikkelingstraject van de jongere zich herstelt.
Het OG moet rekening houden met de groeicurven (gewicht, lengte, BMI) vóór de eetstoornis, de leeftijd waarop de puberteit startte, en het huidige puberteitsstadium [52, 76]. Het is in ieder geval niet zo dat je een OG op de BMI-groeicurven kan afleiden op basis van populatiegegevens, het OG is dus niet per se het mediaan BMI. Bij vrouwen kan de menstruatie dienen als een indicator voor een gezond gewicht voor dat individu. Zeker bij atypische anorexia nervosa of diegene zonder ondergewicht is de bepaling van het OG een moeilijke aangelegenheid [75].
In de literatuur en verschillende centra lijkt het reconstrueren van de oorspronkelijke BMI en/of gewicht en lengtegroei percentiellijnen een gangbare praktijk om van daaruit het OG, rekening houdend met de huidige leeftijd en lengte, te bepalen [41, 47, webinar pediatrie]. De adviezen omtrent het OG volgens de groeicurven tonen echter grote verschillen. De Franse richtlijn geeft geen specifieke streefwaarden, de Duitse richtlijn adviseert het 25e percentiel van de voor leeftijd aangepaste BMI-groeicurven (met het 10e percentiel als minimum) en de Deense richtlijn hanteert het 50e percentiel op de gewicht-voor-lengte curve [77]. Ook hier blijft het steeds essentieel om het OG te berekenen op een individu specifieke manier met een ervaren klinische blik [Expertengroep].
PRAKTIJKTIP
Bepaal het OG voor de patiënt op basis van o.a. het individuele groeitraject en de BMI-groeicurve. Neem een spreiding rond de 2 à 4 kg voor het OG zodat de jongere ziet dat het normaal is dat het gewicht schommelt en men zich niet op het getal gaat fixeren. Een voorbeeld: wanneer je als OG 50 kg hebt, is het belangrijk dat je aan de cliënt spreekt over 48 – 52 kg zodat het kind / de jongere zich niet vastpint op 1 specifiek getal (met name 50 kg).
Zie Bijlage 6. Minimaal gezond gewicht en optimaal gewicht voor een ondersteunende fiche.
Op regelmatige tijdstippen, idealiter steeds op hetzelfde moment van de dag, vindt een gewichtsmeting plaats om gewichtsherstel te evalueren. De frequentie van de weging kan verschillen tussen de ziekenhuizen, maar vindt minstens 2 keer per week plaats [22, 46, 47]. De patiënt draagt tijdens het wegen één dunne laag kledij, geen schoenen of andere accessoires zoals juwelen of gsm of extra gewichtjes, heeft droge haren, en heeft een lege blaas [22, 47]. Zo laten sommige ziekenhuizen patiënten zich nuchter, na het opstaan en plassen, in hun ondergoed wegen [46]. Er dient specifiek gelet te worden op eventueel bijdrinken vlak voor de weging, en indien nodig kan vochtinname beperkt worden of de badkamer of kraan afgesloten worden voor de weegmomenten [46]. Zoals hierboven reeds vermeld, dient de manier van weging afgestemd te worden per individuele patiënt, meer specifiek bv. (starten met) blind wegen of gewichtsdoelen en gewicht bij wegen (meteen of op termijn) meedelen aan de patiënt.