Stappenplan overgewicht en obesitas bij volwassenen – diëtist

Infofiche motivatie – zorgverlener
Motivatiekaders en basishouding voor gedragsverandering.
Infofiche
– 149 KB
Het is belangrijk om na te gaan of de patiënt wel degelijk verandering wil, wat de verwachtingen zijn en hoeveel zelfvertrouwen de patiënt hiervoor heeft.
De aanpak van gewichtsproblemen vergt immers een grote inzet van de patiënt aangezien leefstijlveranderingen de sleutel zijn tot succes. Patiënten met overgewicht en obesitas blijken vaak niet voldoende gemotiveerd voor behandeling. Vaak hoort men “we zijn allemaal dik: er is niets aan te doen”. Schaamte over hun eetgedrag weerhoudt hen er vaak van hulp te zoeken of hun klachten rechtstreeks te uiten. Ook de motivatie, steun en gedragsverandering van de omgeving (vb. partner) is van belang.
Uit studies blijkt dat het type motivatie een sleutelfactor is in het succes van een dieet. Wie zich vooral richt op de eigen gezondheid en persoonlijk achter het dieet staat, blijkt meer gezonde eetgewoontes te vertonen. Personen die zich vooral op het uiterlijk focussen of zich onder druk gezet voelen om te diëten, blijken vaker de controle over het eetgedrag te verliezen en vaker te piekeren over gewicht en eetgewoontes. Bovendien bestaat dan het risico om bij te komen en meer verstoord eetgedrag te vertonen dan voor het dieet. Personen met overgewicht, voelen zich vaker onder druk gezet om hun eetgewoontes bij te schaven en zijn dus een risicogroep.
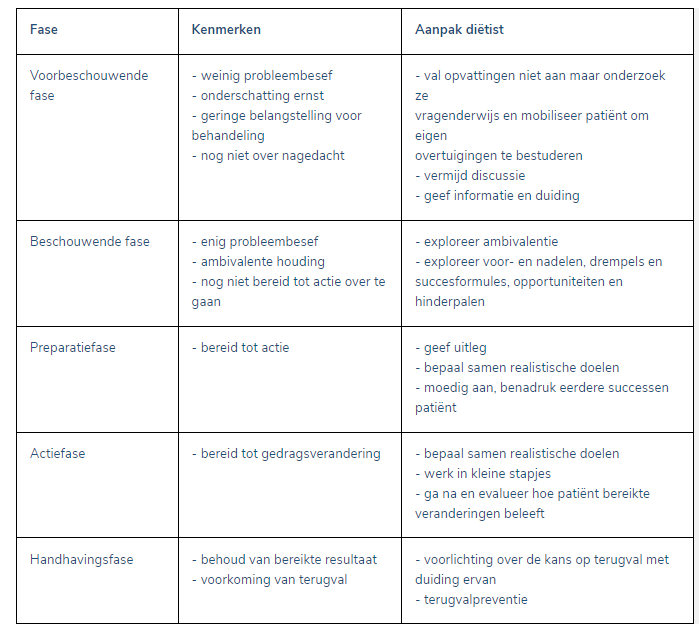
Om de patiënt tot verandering te motiveren, is het van belang de aanpak aan te passen aan het motivationele stadium waarin de patiënt zich bevindt. Het komt erop neer de patiënt mee te helpen evolueren naar een meer actieve fase van gedragsverandering. Dit motivationeel proces kan verschillende consultaties vergen. Verandering van gezondheidsgedrag verloopt over verschillende stadia:
De patiënt stelt zich weinig of geen vragen bij het huidige gedrag en overweegt geen gedragsverandering
De patiënt begint voor- en nadelen af te wegen maar op vlak van gedrag is er nog niet veel verandering
De patiënt neemt de beslissing om het gedrag te veranderen (hoe klein ook) en maakt voornemens
De patiënt levert zichtbare inspanningen om te veranderen door ‘vallen en opstaan’
Na voldoende succeservaringen heeft de patiënt zich de nieuwe gewoontes eigen gemaakt, het begint meer ‘vanzelf te gaan’

De patiënt kan terugvallen naar elk stadium in de veranderingscirkel. Afhankelijk van het stadium waarin de patiënt zich bevindt, zijn andere informatie en interventies nodig. Interventies op maat (“tailored interventions”) op basis van het motivatiestadium zijn efficiënter en effectiever dan algemene interventies.
Gedragingen en opvattingen in de verschillende motivatiefasen
Belangrijk bij het bepalen van de motivatie is dat de diëtist zich focust op een gedrag. Gewicht of gewichtsverlies is geen gedrag en dus geen goed thema om naar motivatie te peilen. De vraag is dus niet of de patiënt bereid is om te vermageren, maar welke bestaande gewoontes hij/zij bereid is om te veranderen.
Motivatie die voortvloeit uit persoonlijke overtuiging en keuze zal de patiënt langdurig en over verschillende situaties heen aanzetten om er een gezonde leefstijl op na te houden, de patiënt heeft het belang van de gedragsverandering immers aanvaard. Volgens de Zelfdeterminatietheorie hebben mensen drie psychologische basisbehoeften, namelijk de nood aan autonomie, de nood aan verbondenheid en de nood aan competentie. Door als diëtist in te spelen op deze noden vergroot men de kwaliteit van de eigen autonome motivatie van patiënten. Frustratie van deze basisnoden leidt meestal naar nog meer symptoomgedrag. Dit gebeurt wanneer de patiënt het gevoel heeft onder druk te staan, te falen of geïsoleerd te zijn in het doorvoeren van de leefstijlveranderingen.
De kwaliteit van de motivatie wordt uitgedrukt op een schaal gaande van gecontroleerde motieven (“moeten”) tot motieven die meer autonoom van aard zijn (“willen”). Bij gecontroleerde motieven gaat het uitvoeren van een activiteit gepaard met een gevoel van druk. De druk kan daarbij van buitenaf komen, zoals wanneer mensen door vrienden, partner, ouders of hulpverleners onder druk gezet worden om hun eetgedrag te reguleren. De druk kan echter ook van binnenuit komen, waarbij personen hun eetgedrag reguleren om gevoelens van schaamte of schuld te vermijden of om hun zelfwaarde op te krikken. Daartegenover staan meer autonome motieven, waarbij de activiteit eerder uitgevoerd wordt met een gevoel van keuze. Zo kan men gezonder eten omdat men plezier beleeft aan het koken van gezonde maaltijden of omdat men het belangrijk vindt om gezond te leven.
Motivatie die voortvloeit uit verplichting en druk zal de patiënt slechts kortstondig aanmoedigen om het gezonde gedrag te stellen, namelijk zolang de druk aanwezig blijft. De kans is tevens ook klein dat het gezonde gedrag wordt gesteld in situaties waar de druk ontbreekt. Motivatie die voortvloeit uit persoonlijke overtuiging en keuze zal de patiënt daarentegen langdurig en over verschillende situaties heen aanzetten om er een gezonde leefstijl op na te houden, de patiënt heeft het belang van de gedragsverandering immers aanvaard.
Daarnaast blijkt dat de redenen waarom men gedragsverandering stelt invloed hebben op de mate waarin er verstoord eetgedrag optreedt. Personen die zich op het uiterlijk focussen vertonen vaker verstoord eetgedrag en verliezen meer de controle over hun eten dan personen die gedragsverandering stellen in het kader van een betere gezondheid.
De nood aan autonomie kan ondersteund worden door reflectief te luisteren naar de patiënt, empathisch te reageren en regels te verklaren en te duiden. Belangrijk is dat de patiënt het gevoel van vrijheid en keuze heeft. Het helpt daarom ook de patiënt te laten kiezen uit verschillende behandelopties. Het is cruciaal om te erkennen en te aanvaarden dat de patiënt zelf verantwoordelijk is om het eigen gedrag te veranderen. Aangeven dat de patiënt zelf beslist wat hij of zij met de gegeven informatie doet, bevordert de autonomie en het gevoel van controle. Taalgebruik zoals “Je zou moeten …” is te vermijden omdat het weerstand kan oproepen bij patiënten en hen in de verdedigingsrol kan duwen.
Het gevoel van competentie wordt bevorderd bij realistische, maar uitdagende doelstellingen waarbij gewerkt wordt met tussenstappen en tips gegeven worden op moeilijke momenten. Positieve feedback geven, concrete werkpunten afspreken en vertrouwen en geloof hebben in en tonen aan de patiënt (aanmoediging) zijn hiertoe ook van belang.
Tot slot kan de diëtist verbondenheid bevorderen door middel van een respectvolle houding en onvoorwaardelijke betrokkenheid. Ook het sociale luik is hierbij van belang, waarbij de diëtist kan inspelen op het buddy-systeem in het advies en op het betrekken van familieleden in het ontwikkelen van een gezondere leefstijl.
Door middel van korte interventies kan de diëtist de motivatie van de patiënt in kaart brengen en hem of haar stimuleren om verantwoordelijkheid op te nemen in het eigen zorgtraject.
Enkele centrale vragen:
Bij het peilen naar de motivatie is het belangrijk te focussen op gedrag. Gewichtstoename of gewichtsverlies is geen gedrag en dus geen goed thema om de motivatie tot gedragsverandering in kaart te brengen. Bij voorkeur worden de voorbeeldvragen in verband met veranderingen in leefstijl specifieker opgesplitst in concreet gedrag zoals meer bewegen, ontbijten, minder (zittend) tv kijken, … Dit zijn immers concrete doelstellingen die een duidelijke verandering in gedrag weergeven. Bijvoorbeeld: “Hoe belangrijk vindt u het om elke dag te ontbijten?”, “Als u zou beslissen om elke dag te ontbijten, wat is er dan nodig om hierin te slagen?”, “Welke factoren vormen voor u een hindernis om elke dag te ontbijten?”,…
Met behulp van motiverende gespreksvoering kan de diëtist patiënten ‘gidsen’ bij het zoeken naar gewenste veranderstappen. Deze gespreksstijl houdt het midden tussen sturen en volgen, en is geënt op 4 basiswaarden:
De diëtist en de patiënt denken als twee gelijkwaardige experten over de beoogde verandering na. De patiënt als expert over het eigen leven, de diëtist als expert over voeding en eetgedrag.
De diëtist heeft een diepe aanvaarding voor wie de patiënt is, drukt empathie uit en bevestigt autonomie, sterktes en inspanningen.
De diëtist ontlokt wat de patiënt in zich al heeft aan motivatie tot veranderen. Daartoe wordt uitgegaan van eigen waarden en doelen van de patiënt, en van zijn mogelijkheden om te veranderen.
De diëtist vertrekt vanuit het oprechte doel om het welzijn van de patiënt te verbeteren. Dit staat in tegenstelling tot verkoopgesprekken die een ander doel hebben.
Motiverende gespreksvoering gebeurt via 4 processen die sequentieel verlopen, maar niet zonder elkaar kunnen en op elkaar verder bouwen:
Het proces van het vestigen van een helpende relatie die zich kenmerkt door wederzijds vertrouwen en respect
Waar wil patiënt/diëtist over spreken (agenda), richting van gesprek kiezen, scherpstellen van specifieke en haalbare doelen
De patiënt argumenten voor verandering laten verwoorden en aldus veranderdoelen ontlokken
Vastbeslotenheid tot verandering ontwikkelen eens er veranderbereidheid is, evenals een actieplan formuleren
Deze processen vragen een flexibele en strategische inzet van gespreksvaardigheden:
Open vragen zijn vragen die niet gemakkelijk te beantwoorden zijn met ‘ja’ of ‘nee’ of een ander kort antwoord. Door open vragen te stellen nodig je de persoon uit om ergens dieper over na te denken, zoals bijvoorbeeld over redenen voor en mogelijkheden tot verandering.
Door de patiënt te bevestigen in zijn sterktes en vaardigheden geef je hem het gevoel dat verandering mogelijk is. Op deze manier vergroot je zijn zelfredzaamheid. De diëtist kan positieve intenties benadrukken (bijv. ‘toch fijn dat je gekomen bent’, ‘je hebt je best gedaan’,…), empathisch volgen (bijv. ‘het zit je precies hoog’) en competentievragen stellen (bijv. ‘hoe heb je dat volgehouden?’).
Door de juiste reflecties en door de eigen woorden van de patiënt terug te spelen, geeft de diëtist de patiënt het gevoel begrepen te zijn vanuit zijn perspectief. Daarnaast kan de diëtist aan de hand van reflecties de patiënt helpen om zijn ambivalentie op te lossen, door enerzijds te focussen op de negatieve aspecten van gedragsbehoud en anderzijds op de positieve aspecten van gedragsverandering.
Samenvattingen laten toe om belangrijke elementen te bundelen en onder de aandacht van de patiënt te brengen. Ze kunnen gebruikt worden als opstapje naar het volgende, als middel om de ambivalentie van de patiënt te verduidelijken en om discrepantie te induceren door strategisch geselecteerde informatie. De diëtist kan samenvatten om het overzicht te houden, om de leiding te houden of om selectief uit te vergroten.
Voorts is er een specifieke techniek voor het geven van informatie en psycho-educatie:
In eerste instantie vraagt de diëtist aan de patiënt wat hij al weet of wat hij graag zou weten over het onderwerp en of het ok is als de diëtist hier wat meer over vertelt.
Vervolgens biedt de diëtist deze informatie op een neutrale wijze aan (bijv. ‘onderzoek suggereert…’, ‘studies hebben aangewezen dat…’, ‘anderen hebben ondervonden…’, ‘wat wij weten is dat…’). Hierbij vermijdt de diëtist best termen zoals ‘ik’ en ‘jij’.
Als derde stap vraagt de diëtist naar de interpretatie van de patiënt van de gegeven informatie (bijv. ‘wat betekent dit voor jou?’, ‘wat vind je daarvan?’).