Eetproblemen, eetstoornissen en gewichtsproblemen in de huisartsenpraktijk
Welkom op de infopagina voor huisartsen.
Als huisarts ben je de centrale zorgfiguur voor je patiënt. Gezien je langdurige relatie met je patiënt, ben je zowel de zorgverlener bij uitstek om signalen op te merken van eetproblemen of gewichtsproblemen, als de vertrouwenspersoon bij vragen rond eten en gewicht van patiënten. Je speelt dus een rol binnen preventie en vroegdetectie, maar je bent ook onmisbaar voor de medische opvolging tijdens de behandeling, en voor de opvolging en terugvalpreventie na een actieve behandelfase.
In het kader hiernaast vind je rechtstreekse links naar de meest gezochte materialen en tools voor huisartsen.
Eetstoornissen
De behandeling van eetstoornissen gebeurt multidisciplinair. De huisarts is een belangrijke vertrouwensfiguur, en speelt een rol bij de detectie van eetstoornissen, bij het bespreekbaar maken van dit probleem en van de noodzaak tot behandeling, en bij het medisch opvolgen van de patiënt.
Begin 2024 ging de conventie eetstoornissen voor jongeren van start, die kadert binnen een ruimer zorgtraject rond eetproblemen en eetstoornissen. De behandelende arts (huisarts, kinderarts) speelt een essentiële rol in de opstart van het zorgtraject eetstoornissen bij jongeren of jongvolwassenen t/m 23 jaar met een diagnose AN, BN, of BED.
Hieronder vind je een overzicht van de stappen die je als arts moet zetten.
Opstart van het zorgtraject eetstoornissen
De conventie eetstoornissen is van toepassing op kinderen en jongeren tot en met 23 jaar met een diagnose Anorexia Nervosa (AN), Boulimia Nervosa (BN) of Eetbuistoornis (BED). De (huis)arts initieert het traject. Dit houdt kortgezegd in dat de arts:
-
- de diagnose AN/BN/BED stelt
-
- het nomenclatuurnummer activeert: 401295
-
- een behandelplan opstelt en integreert in het EMD; dit sjabloon kan je hierin ondersteunen
-
- multidisciplinair overleg organiseert (en dus indien mogelijk ook toeleidt naar een psycholoog en diëtist binnen de conventie)
-
- een verwijsbrief maakt voor de diëtist en de psycholoog/orthopedagoog met vermelding van de datum dat het zorgtraject is opgestart (1), het nomenclatuurnummer (2) en de coördinaten van de arts die het zorgtraject opgestart heeft (3).
We brachten deze informatie voor de arts samen op deze pagina “Taken van de huisarts binnen de conventie eetstoornissen” en een handige infofiche.
Verwijshulp: gespecialiseerde zorgverleners in eetstoornissen
Via de de verwijslijn van Eetexpert kan je contactgegevens opvragen van geconventioneerde psychologen/orthopedagogen en diëtisten. Je kan ook contactgegevens vragen van geconventioneerde psychologen/orthopedagogen en diëtisten via de netwerken GGZ. De conventie eetstoornissen valt onder de netwerken Kinderen en jongeren. De contactgegevens van de netwerken Kinderen en jongeren vind je hier.
MAST teams: ondersteuning en advies voor de huisarts bij de opvolging van patiënten met een eetstoornis
In iedere provincies is er een multidisciplinair supportteam voor eetstoornissen actief. Op deze teams kan je beroep doen als je als huisarts vragen hebt bij de opstart van een zorgtraject of wanneer een behandeling moeilijker loopt.
Voor complexe zorgvragen zijn er ook de supraregionale mastteams die gekoppeld zijn aan de referentieteams voor eetstoornissen.
Een overzicht van de MAST teams vind je via deze link.
Filmmateriaal eetstoornissen voor de huisarts
In korte videofragmenten – met huisarts dr. Maura Sisk aan het woord, vind je gerichte antwoorden op volgende vragen:
- Wat is een eetstoornis?
- Welke eetstoornissen bestaan er?
- Hoe kan je een eetstoornis detecteren?
- Anamnese bij een eetstoornis
- Klinisch onderzoek bij een eetstoornis
- Technisch onderzoek bij eetstoornissen
- Lichamelijke gevolgen bij anorexia nervosa
- Lichamelijke gevolgen bij eetbuien
- Lichamelijke gevolgen van purgeergedrag
- Differentieel diagnostiek bij een eetstoornis
- Wanneer is een eetstoornis een medische urgentie?
- Wat te doen bij hypokaliëmie?
- Wat is het refeeding syndroom?
- Hoe moet je purgeergedrag behandelen?
- Minimaal gezond gewicht en optimaal gewicht
- Supplementen en medicatie bij een eetstoornis
- Gevolgen van beginnend gewichtsherstel
- Multidisciplinair samenwerken
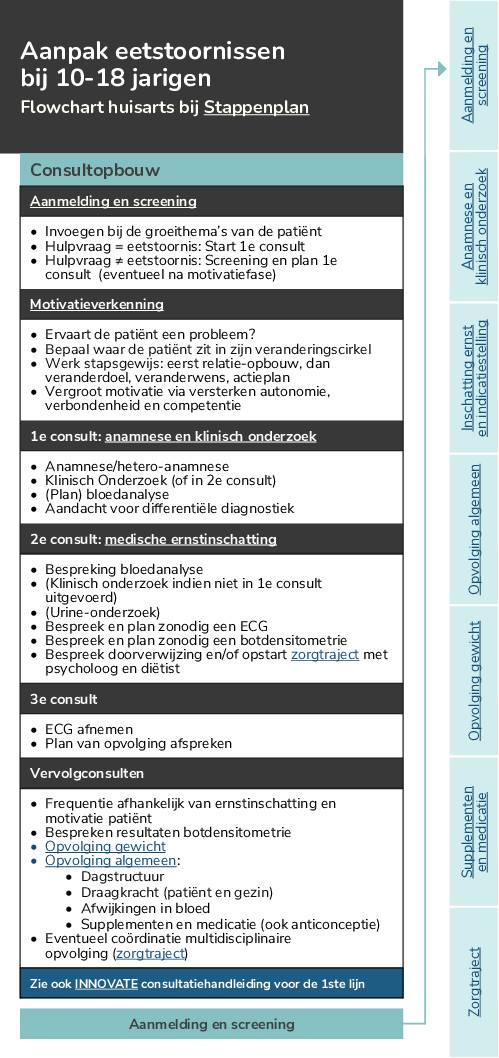
Flowchart eetstoornissen in de praktijk (jongeren) – huisarts
Flowchart bij stappenplan eetstoornissen voor de huisarts en kinderarts (rond jongeren).
Flowchart
– 6.6 MB
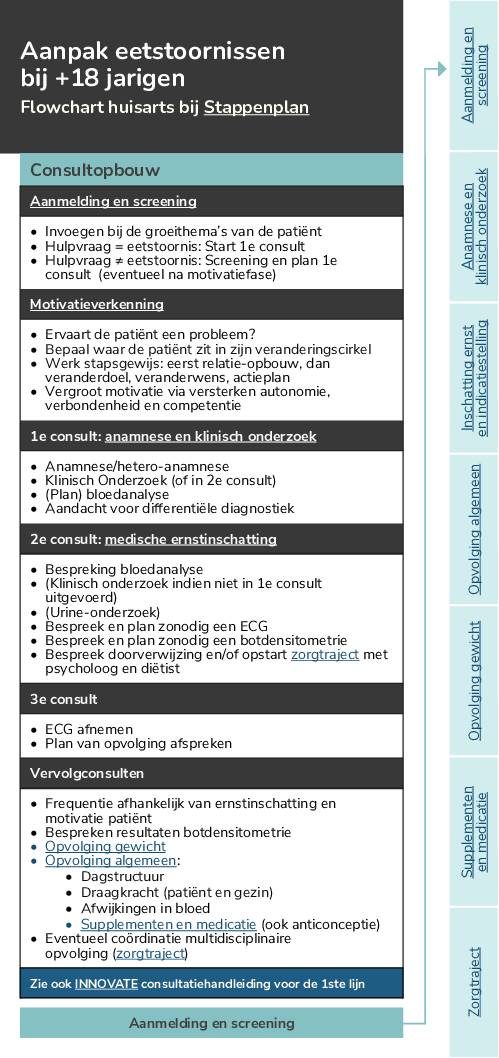
Flowchart eetstoornissen in de praktijk (volwassenen) – huisarts
Flowchart bij stappenplan eetstoornissen voor de huisarts (voor volwassenen).
Flowchart
– 643 KB
Infofiche – Wegwijs in het zorgtraject eetstoornissen – (Huis)arts
Als huisarts wegwijs in het zorgtraject eetstoornissen
Infofiche
– 164 KB
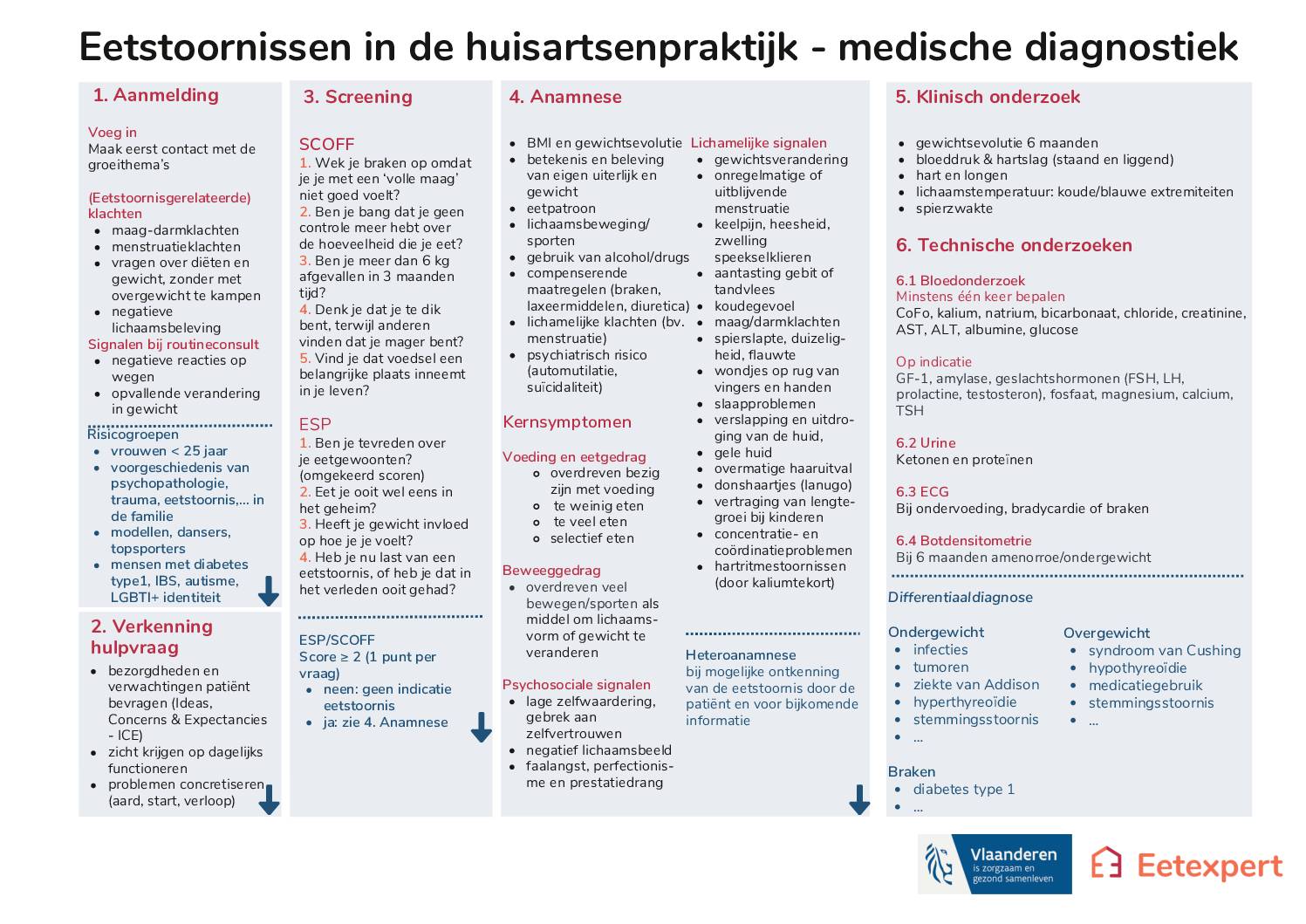
Infofiche eetstoornissen in de praktijk – huisarts
Samenvattingsfiche bij de medische diagnostiek uit het stappenplan eetstoornissen voor de huisarts.
Infofiche
– 355 KB
Stappenplan eetproblemen en eetstoornissen – Huisarts
Stappenplan voor de huisarts en kinderarts rond eetstoornissen bij jongeren en volwassenen.
Stappenplan
– 1.6 MB
Formulier – Eetstoornissen zorgtraject behandelplan voor de huisarts
Hulpmiddel bij opstellen behandelplan.
Formulier
– 70 KB
Overgewicht en obesitas
Obesitas is een complexe, chronische en vaak progressieve aandoening die verschillende medische problemen kan veroorzaken. Een aanpak en opvolging op lange termijn is noodzakelijk.
Er is een nauwe band tussen overgewicht en eetstoornissen. Zowel preventie als behandeling van eetstoornissen en overgewicht (obesitas) zijn aan elkaar gekoppeld. Te eenzijdige focus op gewicht is bij de aanpak van overgewicht en obesitas te vermijden. Het bevorderen van een gezonde leefstijl, met inbegrip van gezond en evenwichtig eten, plezierige fysieke activiteiten op maat en een gezond lichaamsbeeld zijn te verkiezen uitgangspunten. Een goede inschatting en begeleiding van de problematiek dient men steeds te situeren tegen de achtergrond van het algemeen welzijn en welbevinden.
We pleiten voor een integrale aanpak, een verkenning op drie vlakken: voeding (incl. eetgedrag), somatisch en psychosociaal functioneren. De huisarts is hierin een belangrijke schakel en heeft een coördinerende functie.
Rol van de huisarts bij een patiënt met overgewicht of obesitas
- De huisarts is de spilfiguur bij de detectie van overgewicht en obesitas.
- De huisarts zorgt voor een goede screening en medische opvolging.
- De huisarts heeft een coördinerende rol in de multidisciplinaire samenwerking en bewaakt de continuïteit van het zorgtraject.
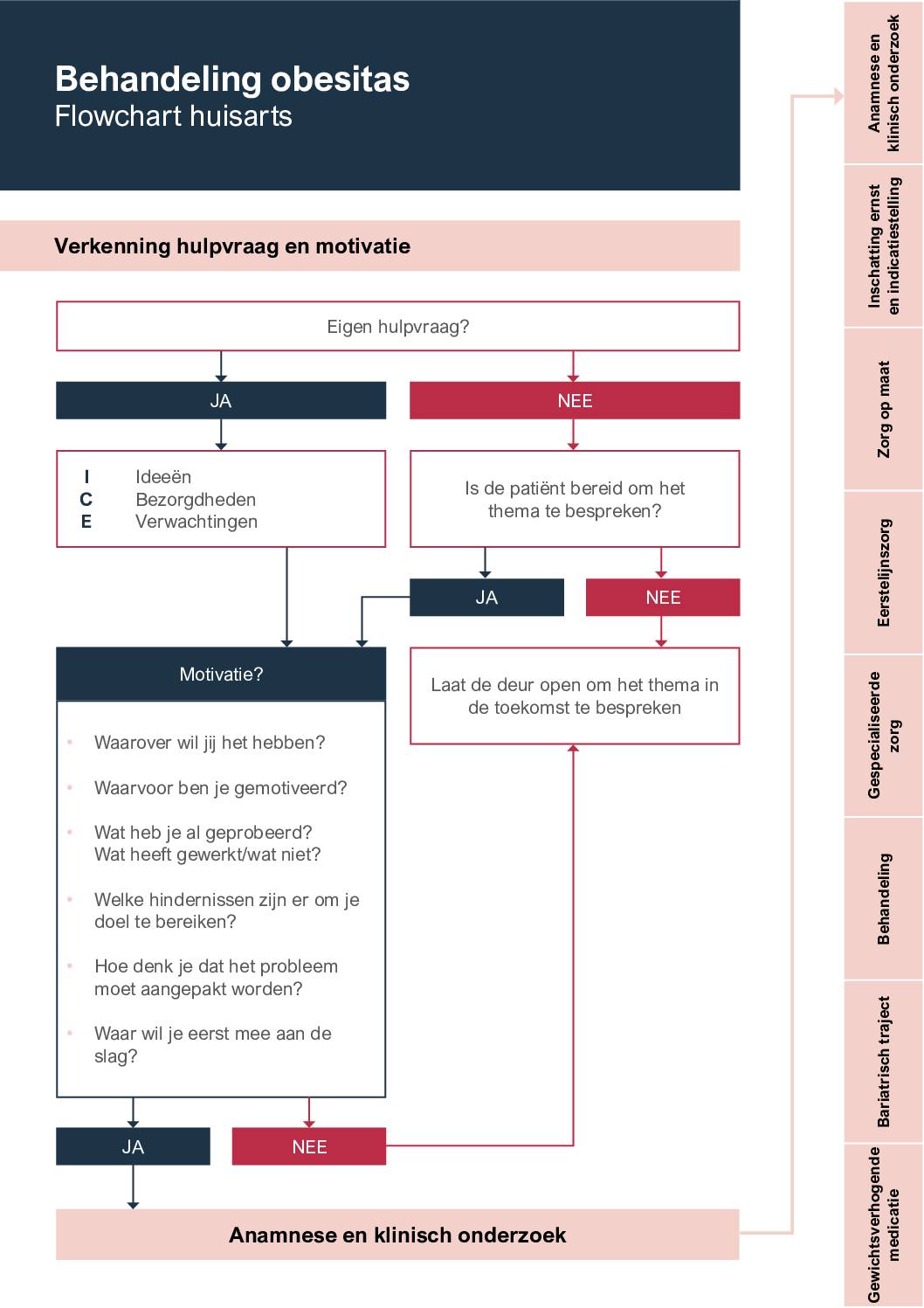
Rekening houdend met de inschatting van de ernst en het gezondheidsrisico, wordt voor de patiënt de meest aangewezen zorg voorgesteld. In 2022 verscheen er een update van de flowchart voor de huisarts bij de behandeling van obesitas, deze vind je hier.
Wat is het zorgtraject obesitas bij kinderen?
Het zorgtraject obesitas is er voor kinderen en jongeren (tussen 2 en 18 jaar) met obesitas.
De huisarts zorgt als eerste stap voor ernstinschatting via inschaling op de EOSS-P.Deze inschatting kan door de arts alleen gebeuren en/of in een multidisciplinaire samenwerking met een diëtist en/of psycholoog.
Op basis van de inschaling op de EOSS-P wordt het verdere zorgtraject vormgegeven.
Huisartsen kunnen bij de inschatting en begeleiding van kinderen en jongeren met obesitas advies vragen aan een pediatrische multidisciplinaire obesitas centrum (PMOC), ook bij een lagere gezondheidsimpact. Deze PMOC centra hebben een ondersteuningsfunctie voor de eerste lijn.
Meer info vind je op deze infofiche en via: Zorgtraject obesitas bij kinderen: multidisciplinaire zorg voor een betere behandeling van uw jonge patiënten | RIZIV (fgov.be)
De (huis)arts dient het zorgtraject te activeren
- Bij EOSS 0 en 1 wordt het zorgtraject in de eerstelijn opgestart na diagnostiek en verwijsbrief door de huisarts.
- Bij EOSS 2 of 3 wordt het zorgtraject geïnitieerd door het opstellen van een zorgtrajectcontract.
Infofiche – Wegwijs in de zorg voor obesitas bij kinderen – huisarts en kinderarts
Als huisarts wegwijs in het zorgtraject obesitas
Infofiche
– 220 KB
Informatiepakket – Voor ouders van kinderen met een hoger gewicht
Handvatten voor ouders
Informatiepakket
– 1.1 MB
Flowchart overgewicht behandeling – huisarts
Flowchart rond de behandeling van overgewicht en obesitas bij volwassenen.
Flowchart
– 376 KB
Stappenplan overgewicht kinderen en jongeren – Huisarts
Stappenplan overgewicht en obesitas bij kinderen en jongeren – huisarts
Stappenplan
– 7.7 MB
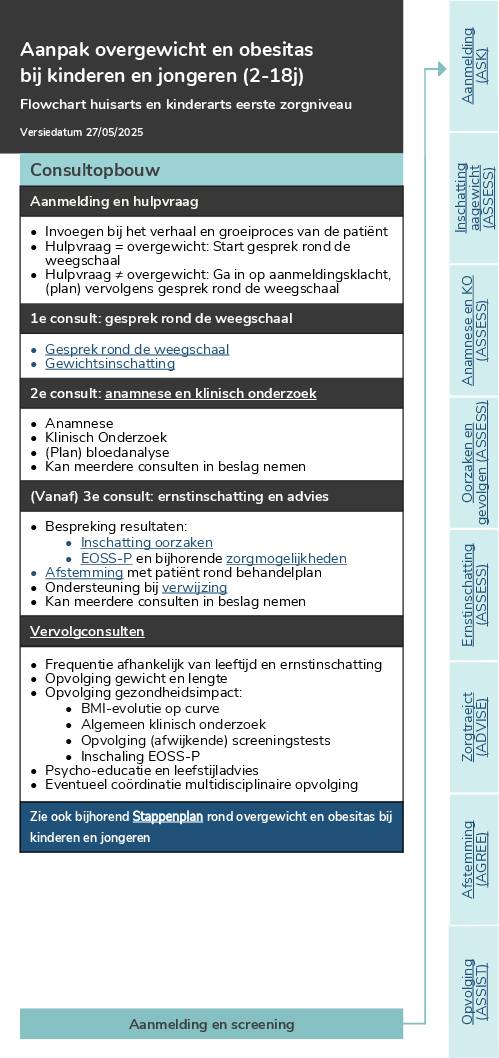
Flowchart overgewicht en obesitas kinderen en jongeren – huisarts en kinderarts
Flowchart rond overgewicht en obesitas bij kinderen en jongeren, voor huisarts en kinderarts.
Flowchart
– 712 KB
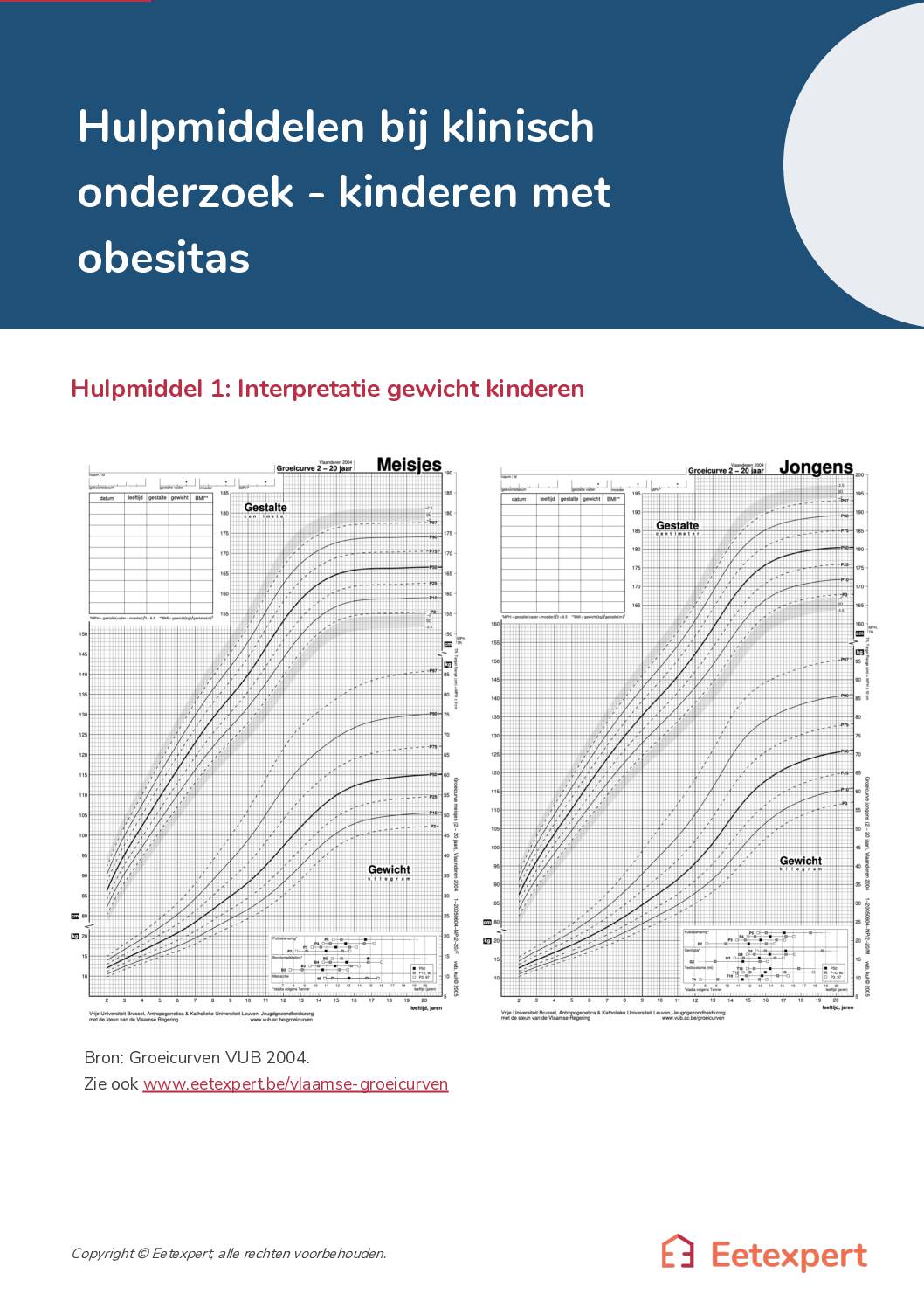
Infofiche overgewicht kinderen – klinisch onderzoek – huisarts
Hulpmiddelen bij klinisch onderzoek bij kinderen met obesitas
Infofiche
– 667 KB
Vormingen
Uitgelichte materialen
Uitgelichte materialen waarmee je aan de slag kunt als huisarts.
Stappenplan eetproblemen en eetstoornissen – Huisarts
Stappenplan voor de huisarts en kinderarts rond eetstoornissen bij jongeren en volwassenen.
Stappenplan
– 1.6 MB
Flowchart eetstoornissen in de praktijk (volwassenen) – huisarts
Flowchart bij stappenplan eetstoornissen voor de huisarts (voor volwassenen).
Flowchart
– 643 KB
Infofiche eetstoornissen in de praktijk – huisarts
Samenvattingsfiche bij de medische diagnostiek uit het stappenplan eetstoornissen voor de huisarts.
Infofiche
– 355 KB
Stappenplan overgewicht kinderen en jongeren – Huisarts
Stappenplan overgewicht en obesitas bij kinderen en jongeren – huisarts
Stappenplan
– 7.7 MB
Flowchart overgewicht en obesitas kinderen en jongeren – huisarts en kinderarts
Flowchart rond overgewicht en obesitas bij kinderen en jongeren, voor huisarts en kinderarts.
Flowchart
– 712 KB
Flowchart overgewicht behandeling – huisarts
Flowchart rond de behandeling van overgewicht en obesitas bij volwassenen.
Flowchart
– 376 KB
Vraag en antwoord
FAQ Preventie en vroegdetectie
Wat is typisch per leeftijdsfase i.v.m. eetgedrag?
Het boek Groeiwijzer en bijhorende infofiche met samenvatting geeft handvaten voor elke leeftijdsgroep.
- Peuters en kleuters mag je ‘verleiden’ om te proeven: Zij hebben vaak angst voor nieuw, vreemd eten. Je kan ze helpen door eten herhaald aan te bieden en uit te nodigen om van alles te proeven. Meestal hebben kleuters een goed ingebouwd kompas, ze kunnen goed hun eigen energiebehoeften reguleren en aanvoelen of ze (nog) honger hebben.
- Lagereschoolkinderen mag je goede gewoonten leren: zij hebben al wat minder angst voor ‘nieuw’ eten, maar eten vaker vanuit externe prikkels (bv. eten dat lekker ruikt of er lekker uitziet). Het is de leeftijd om goede eetgewoonten te leren, bouw ontbijt in als iets vanzelfsprekends en leer hun dat er tussen de maaltijden (en vaste tussendoortjes) niet wordt gegeten.
- Jongeren komen in een sterke groeifase. Het is voor hen een uitdaging om hun veranderende energiebehoefte te leren kennen. Ook hun lichaam verandert sterk van vorm. Help ze om mild en zorgend te zijn voor hun lichaam, verwijs ze naar wat hun lichaam allemaal voor hen doet.
Tip: Hou rekening met de levensfase waarin iemand zich bevindt vooraleer je rode vlaggen hijst.
Meer info vind je op de infopagina Eetgedrag in ontwikkeling
Wie loopt risico om overgewicht te ontwikkelen?
Er zijn verschillende factoren die het risico op overgewicht bepalen.
- Genetische verschillen
- Medische aandoeningen
- Medicatiegebruik
- Leefstijl
- …
Een gezonde leefstijl is meer dan ‘gezonde’ voeding eten en veel bewegen. Het gaat ook over op regelmatige tijdstippen eten, minder lang stilzitten, voldoende slapen, rust en ontspanning inbouwen, ons goed voelen in ons eigen lichaam, onze omgang met alcohol en medicatie… Bovendien zijn extremen nooit goed: té gezond, té actief…. Ontspannen omgaan met eten en bewegen is ook belangrijk om gezond te blijven.
Ook zijn er heel wat omstandigheden die het moeilijk kunnen maken om een gezonde leefstijl op te bouwen of vast te houden. Zo bepaalt onze eetstijl mee ons eetgedrag: Sommige personen voelen zich vaak angstig of verdrietig en zoeken troost in eten. Anderen voelen meer verleiding door lekkere smaken en geuren die op ons afgestuurd worden, zoals in de winkel, via reclame, op feestjes, …
Soms proberen mensen krampachtig op hun voeding te letten, en krijgen net daardoor verstoord eetgedrag en een hoger gewicht.
Meer en meer wijst men ook op het belang van de context waarin we leven: sommige personen leven in gezinnen waar dringende bezorgdheden de overhand halen op doelen rond leefstijl, bijvoorbeeld in gezinnen waar er veel stress is, door persoonlijke of economische omstandigheden. Ook onze fysieke leefomgeving kan het makkelijker maken om gezond te leven of net moeilijker. Woon je bijvoorbeeld in een groene omgeving waar je naar hartelust kan wandelen en veilig kan fietsen, of in een drukke stad?
Hoe kan ik vermijden dat ik stigmatiseer als hulpverlener?
Interventies bij hulpverleners die inzetten op empathie en kennisverhoging rond (diversiteit in) oorzaken en (beperkte) “controleerbaarheid” van gewicht, hebben een gunstige impact op destigmatisering Verder kan de EOSS(-P) kan hulpverleners ondersteunen in het kijken naar en praten over obesitas. Daarnaast zijn heel wat handvatten voor de-stigmatisering van eet- en gewichtsproblemen (en psychische problemen) te vinden in technieken binnen motiverende gesprekvoering: de patiënt benaderen als persoon in al zijn facetten en niet als “stoornis”; toestemming vragen om het gewicht te bespreken; negatieve termen zoals “dik” en “mager” vermijden; aansluiten bij de nood aan autonomie, verbondenheid en competentie van de patiënt.
De bevinding dat stigmatisering prevalent is onder hulpverleners, zelfs onder zij die veel ervaring hebben met de doelgroep, roept ons allen op om onze eigen mogelijke vooroordelen onder de loep te nemen. Stigmatisering zit ook in “kleine” dingen: modemagazines met enkel slanke modellen en stoelen met smalle armleuningen in de wachtkamer, weeg- of onderzoeksmateriaal dat niet afgestemd is op personen met obesitas, minder tijd besteden aan de consultatie, en minder alternatieve hypotheses onderzoeken bij gezondheidsklachten van personen met een gewichtsprobleem. Kleine aanpassingen kunnen een groot verschil maken in de zorgkwaliteit.
Enkele handvatten om een steunende, niet-beoordelende omgeving te scheppen:
- Pas de gespreksprincipes toe van motiverende gespreksvoering
- Bedenk dat patiënten negatieve ervaringen ten opzichte van hun gewicht gehad kunnen hebben bij andere hulpverleners en benader patiënten tactvol.
- Erken de complexe etiologie van obesitas en communiceer dit met collega’s en patiënten om het stereotype te vermijden dat obesitas te wijten is aan een gebrek aan wilskracht.
- Exploreer alle oorzaken van de overgewicht, niet enkel eet- en beweeggedrag.
- Erken dat veel patiënten al herhaaldelijk geprobeerd hebben om af te vallen.
- Benadruk gedragsveranderingen eerder dan enkel het getal op de weegschaal.
- Erken de moeilijkheid van het doorvoeren van leefstijlveranderingen.
- Erken dat kleine veranderingen in gewicht (5 à 10%) kunnen resulteren in significante gezondheidsvoordelen.
- Creëer een steunende omgeving bijvoorbeeld door gepaste stoelen (stevig, zonder armleuning) en materiaal te voorzien in de praktijkruimte.
Check ook de infofiche Niet-stigmatiserend praten over eten en gewicht voor hulpverleners.
Deze Ted-talk (youtube) toont ook waarom de boodschap ‘minder eten en meer bewegen’ bij personen met overgewicht zo schadelijk is.
Waarom stellen we gezondheidswinst voorop als behandeldoel bij overgewicht, eerder dan gewichtsverlies?
Meer factoren dan het huidig eet- en beweeggedrag hebben een invloed op iemands gewicht. Een persoon met overgewicht kan een gezonde leefstijl hebben (net zoals een persoon zonder overgewicht een ongezonde leefstijl kan hebben). De “maakbaarheid” van ons gewicht is beperkter dan de maatschappij ons doet geloven. Als we advies geven zonder een grondige inschatting van de factoren die een rol spelen in het ontstaan en behoud van overgewicht bij een individu, kunnen we gedrag uitlokken dat contraproductief werkt (bv. streng lijngedrag). Een gezonde leefstijl brengt een verbetering met zich mee in metabole gezondheid, ook als de behandeling niet resulteert in gewichtsverlies.
Meer info vind je in het stappenplannen per discipline:
- voor diëtisten: Overgewicht bij volwassenen voor diëtisten
- voor huisartsen: Overgewicht en obesitas bij volwassenen voor huisartsen
Wat is het belang van bijsturen van medicatie na bariatrie?
Het lichaam verwerkt medicatie anders na bariatrische chirurgie. Daarom is het bijsturen van medicatie na bariatrie belangrijk.
Sommige medicatie is oplosbaar in een zure omgeving zoals de maag. Andere medicatie lost op in een basische omgeving zoals de dunne darm. Afhankelijk van het type medicatie en de aard van de ingreep zal de werkzaamheid variëren. Bij lipofiele medicatie, waarbij samen met de verminderde vetmassa na bariatrie ook de halfwaardetijd vermindert, is er risico op toxiciteit als de dosis hetzelfde blijft.
Er gebeurt veel onderzoek naar de effecten van medicatie na bariatrie:
- Tricyclische antidepressiva en SSRI’s werken minder goed. En depressieve klachten kunnen toenemen.
- Hormonale anticonceptie (bv. “de pil”) werkt minder goed. Een barrièremethode (bv. condoom) is dan een veiligere bescherming tegen zwangerschap.
- De werking van metformine bij diabetes type 2 heeft een verhoogde werking.
- NSAID’s (ontstekingsremmers) verhogen het risico op maagzweren bij mensen die bariatrie ondergaan.
Wanneer het lichaam de medicatie minder goed absorbeert na een malabsorptie-ingreep, geef je frequentere kleine dosissen dan langwerkende varianten.
Meer info
Info rond bariatrische heelkunde
Hoe kan een eetstoornis opgespoord worden en welk testmateriaal bestaat er?
Er zijn verschillende elementen in de detectie van eetstoornissen.
Een hulpverlener die alert wil zijn voor een eetstoornis bij een patiënt, heeft een goede kennis nodig van symptomen, en risico- en beschermende factoren. Zo kan bij een persoon die verhoogd risico loopt, of in kader van een algemeen psychiatrisch basisonderzoek, een screeningsvragenlijst afgenomen worden. De SCOFF en de ESP zijn voorbeelden van screeningsvragenlijsten.
Bij een vermoeden van een eetstoornis, zullen de verschillende domeinen van een eetstoornis in kaart gebracht worden, zoals gewichtsgeschiedenis, verstoord eet- en beweeggedrag, lichaamsbeeld, gedragingen om het gewicht onder controle te proberen houden zoals purgeergedrag en lichamelijke klachten.
Om een diagnose te stellen, is een gestructureerd klinisch interview de “gouden standaard”, zoals de SCID die de verschillende DSM-5 symptomen van een eetstoornis bevraagt. Daarnaast zijn er heel wat vragenlijsten die kunnen helpen om een beeld te vormen van de symptomen, en van andere klachten die personen met een eetstoornis kunnen hebben (denk aan angst, depressie).
Meer info
Infofiche Eetstoornissen – Signalen van een (beginnende) eetstoornis
Infofiche Eetproblemen en gewichtsproblemen – risicoprofiel
Screeningsvragenlijsten
Domeinen van een eetstoornis
Testmateriaal
FAQ Overgewicht en obesitas
Waarom stellen we gezondheidswinst voorop als behandeldoel bij overgewicht, eerder dan gewichtsverlies?
Meer factoren dan het huidig eet- en beweeggedrag hebben een invloed op iemands gewicht. Een persoon met overgewicht kan een gezonde leefstijl hebben (net zoals een persoon zonder overgewicht een ongezonde leefstijl kan hebben). De “maakbaarheid” van ons gewicht is beperkter dan de maatschappij ons doet geloven. Als we advies geven zonder een grondige inschatting van de factoren die een rol spelen in het ontstaan en behoud van overgewicht bij een individu, kunnen we gedrag uitlokken dat contraproductief werkt (bv. streng lijngedrag). Een gezonde leefstijl brengt een verbetering met zich mee in metabole gezondheid, ook als de behandeling niet resulteert in gewichtsverlies.
Meer info vind je in het stappenplannen per discipline:
- voor diëtisten: Overgewicht bij volwassenen voor diëtisten
- voor huisartsen: Overgewicht en obesitas bij volwassenen voor huisartsen
Wat is het belang van bijsturen van medicatie na bariatrie?
Het lichaam verwerkt medicatie anders na bariatrische chirurgie. Daarom is het bijsturen van medicatie na bariatrie belangrijk.
Sommige medicatie is oplosbaar in een zure omgeving zoals de maag. Andere medicatie lost op in een basische omgeving zoals de dunne darm. Afhankelijk van het type medicatie en de aard van de ingreep zal de werkzaamheid variëren. Bij lipofiele medicatie, waarbij samen met de verminderde vetmassa na bariatrie ook de halfwaardetijd vermindert, is er risico op toxiciteit als de dosis hetzelfde blijft.
Er gebeurt veel onderzoek naar de effecten van medicatie na bariatrie:
- Tricyclische antidepressiva en SSRI’s werken minder goed. En depressieve klachten kunnen toenemen.
- Hormonale anticonceptie (bv. “de pil”) werkt minder goed. Een barrièremethode (bv. condoom) is dan een veiligere bescherming tegen zwangerschap.
- De werking van metformine bij diabetes type 2 heeft een verhoogde werking.
- NSAID’s (ontstekingsremmers) verhogen het risico op maagzweren bij mensen die bariatrie ondergaan.
Wanneer het lichaam de medicatie minder goed absorbeert na een malabsorptie-ingreep, geef je frequentere kleine dosissen dan langwerkende varianten.
Meer info
Info rond bariatrische heelkunde
Hoe ziet een behandelingstraject voor eetstoornissen of obesitas eruit bij de huisarts?
Om de huisarts op weg te helpen, werden flowcharts uitgewerkt.
- De flowchart rond obesitas (bij volwassenen) vind je hier
- Flowchart(s) rond aanpak van eetstoornissen in de huisartsenpraktijk vind je hier:
– Rond jongeren (10-18j)
– Rond (jong)volwassenen (vanaf 18j)
Bij deze flowcharts hoort telkens een uitgebreid stappenplan.
Rond eetstoornissen helpt dit filmpje je ook op weg.
FAQ Eetstoornissen
Hoe vaak dien je een labo te doen bij iemand met een eetbuistoornis en is er een verschil wanneer er wel of geen overgewicht is?
Het is zeker belangrijk om een bloedname te doen bij iemand met een eetbuistoornis met of zonder overgewicht omwille van de hogere kans op de aanwezigheid van markers voor metabool syndroom. Bij klinische tekens van pancreatitis steeds lipase bepalen in het bloed.
Bij een overgewicht is een cardiovasculaire risicobepaling een basisvereiste.
Verder is een basisbloedname bij eetstoornissen relevant, deze omvat: volledig bloedbeeld, mineralen (kalium, natrium, bicarbonaat, chloride), albumine, glucose, nierfunctie (creatinine), leverfunctie (transaminase ALT), en eventueel schildklierfunctie. Voor een opsomming van de specifieke bloedwaarden die best worden nagekeken bij een eetstoornis, zie deze flowchart.
De frequentie van bloednames bij een eetbuistoornis hangt af van de ernst (frequentie van eetbuien) en het verloop (progressieve toename van gewicht) en zal dus individueel verschillend zijn.
(bronnen: Attia E, Walsh BT. Eating Disorders: A Review. JAMA. 2025;333(14):1242–1252. doi:10.1001/jama.2025.0132; Eetexpert (2024). Stappenplan eetstoornissen voor de huisarts. Brussel: Vlaamse Gemeenschap, Ministerie van Welzijn, Volksgezondheid en Gezin (verkrijgbaar via Eetexpert.be).
Welke richtlijnen zijn er omtrent rijvaardigheid bij iemand met anorexia nervosa?
Rechtlijnig advies omtrent rijvaardigheid bij eetstoornis is niet voorhanden. Wel is volgens de Belgische wetgeving (KB 23 maart 1998) een arts verplicht om patiënten te informeren over de mogelijke impact van hun aandoening en eventuele medicatie op de rijvaardigheid. In veel gespecialiseerde zorgsettings wordt dit ook expliciet opgenomen bij een opname.
De klinische inschatting van de arts speelt hierin een cruciale rol. Bepaalde situaties maken het duidelijk dat iemand tijdelijk niet rijvaardig is, bijvoorbeeld: bij flauwvallen (syncopes), bij bradycardie ten gevolge van ondergewicht, bij ernstige lichamelijke verzwakking of bij cognitieve of concentratieproblemen.
Het is belangrijk om te benadrukken dat BMI alleen geen voldoende criterium is. De evolutie van het gewicht (bijvoorbeeld snel gewichtsverlies versus een laag maar stabiel gewicht) en de algemene medische toestand zijn minstens even belangrijk.
Soms kan de vraag naar rijvaardigheid ook een therapeutische ingang bieden. Ze kan helpen bij erkenning van de ernst van de situatie en een hefboom bieden tot motivatie voor gedragsverandering en behandeling.
In uitzonderlijke gevallen kan een arts doorverwijzen naar het VIAS | Rijgeschiktheidscentrum CARA) voor een onafhankelijke evaluatie van de rijgeschiktheid. Dit gebeurt eerder zelden en enkel bij complexe situaties, zoals bij langdurig gebruik van psychotrope medicatie (bv. bij psychose of ernstige depressie). Bij ernstige eetstoornissen zal meestal eerst ingezet worden op het verminderen van gezondheidsrisico’s.
Hoe kan het zorgtraject eetstoornissen opgestart worden?
Concrete informatie over het zorgtraject eetstoornissen en hoe je dit als (huis)arts kan opstarten vind je op deze fiche.
Op volgende pagina’s werd heel wat informatie samengebracht:
- Infopagina rond zorgorganisatie
- Zorgtraject en rol van de huisarts uit Stappenplan eetstoornissen
- RIZIV-site
Volgend filmpje en webinar kan je (her)bekijken:
- Filmpje wat betekent de conventie eetstoornissen voor de huisarts
- Webinar in samenwerking met Domus Medica
In de flowchart over de aanpak van eetstoornissen in de huisartsenpraktijk werden de kernpunten ook opgenomen
- Flowchart eetstoornissen bij jongeren (<18j)
- Flowchart eetstoornissen bij (jong)volwassenen (vanaf 18j)
Kan je een zorgtraject eetstoornissen verlengen na 1 jaar? Zo ja, op welke manier?
Een zorgtraject eetstoornissen dat een jaar lopende is kan verlengd worden door opnieuw hetzelfde nomenclatuurnummer te gebruiken namelijk 401295.
Let wel op, de datum moet minstens een jaar na de datum van opstart van het initiële zorgtraject zijn. Je neemt voor de verlenging dan best een dag later. Bv. bij een zorgtraject initieel opgestart op 15/5/2024 kan je het nomenclatuurnummer ten vroegste pas op 16/5/2025 gebruiken. Deze datum wel goed noteren in het dossier want op dit moment is er nog geen andere gemakkelijke manier om deze datum op te vragen.
Vanaf die datum heeft de patiënt opnieuw recht op 20 gesprekken aan terugbetaling op jaarbasis bij de psycholoog/orthopedagoog, en op 15 gesprekken aan terugbetaling op jaarbasis bij de diëtist. De diëtist heeft wel opnieuw een verwijsbrief nodig met vermelding datum verlenging zorgtraject.
Patiënten zijn vaak bang en onzeker over een opname. Hoe kan je helpen voorbereiden op een opname?
Een opname in een gespecialiseerd ziekenhuis voor eetstoornissen wordt vaak gezien als laatste kans of noodmaatregel. Dat is het niet. Een opname is een tijdelijke intensifiëring van het behandeltraject.
Een goede voorbereiding van een opname kan wel bijdragen aan een goede opstart. Van zodra duidelijk wordt dat een intensievere behandeling aangewezen is, kan je de opname mee voorbereiden: je cliënt en zijn/haar omstaanders toeleiden naar een geschikt programma:
overzicht provinciale dagprogramma’s
overzicht supraregionale gespecialiseerde referentiecentra
De cliënt een afspraak laten maken voor een intakegesprek, dit eerste gesprek overlopen met de cliënt én ambulante opvolging voorzien totdat de intensievere behandeling effectief kan plaatsvinden.
Ook hier blijven de klassieke ingrediënten van motivatie belangrijk:
- Uitleggen ‘waarom’ deze stap nodig is
- Waar mogelijk inspraak geven in de intensievere zorg;
- Betrokken blijven want de hulpverleningsrelatie stopt niet bij een opname: Na opname zal de ambulante begeleiding verdergaan. Tijdens de opname verandert rol van de ambulante hulpverlener wel (supporter i.p.v. coach).
Moet een patiënt met een eetstoornis en ondergewicht eerst bijkomen voor psychotherapie kan starten?
Ernstig ondergewicht kan gepaard gaan met meer striktheid en een afgevlakte stemming. Dit kan het werken rond de oorzaken van de eetstoornis moeilijker maken in therapie.
Toch zijn psychotherapie en werken aan gewicht geen aparte stukjes. Bij de behandeling van een eetstoornis wordt zowel gewerkt rond een gezond gewicht als rond oorzaken en factoren die de eetstoornis in stand houden. Motiverend werken aan de angst voor toename in gewicht is ook een psychologisch aspect van de behandeling.
Meer info
Behandelaspecten en zorg op maat bij eetstoornissen
Wat als menstruaties niet terugkeren na een ruime periode van gewichtsherstel?
Het uitblijven van menstruaties kan verschillende redenen hebben:
- Het gewicht kan toch nog te laag zijn; bij jongeren moeten we rekening houden met nog verdere groei, en los van de leeftijd speelt ook de BMI vóór de eetstoornis een rol;
- Mogelijk is er nog een onregelmatig of eenzijdig eetpatroon;
- Mogelijk is er teveel aan sport of fysieke inspanning;
- Ook psychische stressfactoren kunnen een rol spelen.
Naast deze inschatting van onderhoudende factoren van het uitblijven van de menstruatie, kan de arts of gynaecoloog een hormoononderzoek uitvoeren en nagaan of er in de eierstokken enige activiteit op gang komt.
Wanneer is bij een eetstoornis een intensiever zorgaanbod aangewezen bv. in de vorm van een dagprogramma of opname?
Soms is ambulante zorg ontoereikend en dan is er intensievere zorg nodig. Om deze inschatting te maken worden verschillende factoren in overweging genomen.
Het kan zijn dat een persoon moet opgenomen worden op een somatische dienst (meestal endocrinologie of pediatrie) omwille van medisch-somatische urgentie. Maar ook wanneer ambulante zorg te weinig effect heeft of wanneer de situatie thuis te zwaar onder druk staat kan intensievere zorg nodig zijn.
Een overzicht van de factoren die in een dergelijke afweging meegenomen worden vind je hier: https://eetexpert.be/stappenplan-eetproblemen-en-eetstoornissen-cgg-ambulant-of-residentieel/#risicotaxatie
Heel wat ambulante behandelaars maken vooraf afspraken rond wanneer opname aangewezen is. Dit zorgt voor voorspelbaarheid ; patiënt en het gezin zijn op de hoogte van wanneer opname aangewezen is dragen dan ook mee te verantwoordelijkheid om deze stap te zetten wanneer de situatie dit vraagt.
Daarnaast is het momenteel zo dat de wachttijden voor gespecialiseerde supraregionale residentiële zorg vaak kunnen oplopen. Ook dat aspect moet mee in de overweging genomen worden bij het toeleiden naar een intensiever zorgaanbod.
Een overzicht van dit aanbod vind je hieronder of je kan ook steeds contact opnemen met de Verwijslijn Eetexpert.
overzicht provinciale dagprogramma’s
overzicht supraregionale referentiecentra voor eetstoornissen
Wat kan je als huisarts doen tijdens de wachttijd voor gespecialiseerde zorg voor eetstoornissen?
Wachttijd voor ambulante gespecialiseerde zorg:
Verbreed het gespecialiseerd multidisciplinair zorgteam
- We raden steeds de combinatie aan van een (huis)arts, psycholoog/orthopedagoog en diëtist.
- Betrek in ieder geval zo snel mogelijk minstens één zorgverstrekker met expertise in de behandeling van een eetstoornis – dat kan een gespecialiseerde psycholoog/orthopedagoog zijn, maar ook een diëtist gespecialiseerd in eetstoornissen of een kinderarts die ervaring heeft met eetstoornissen. Mogelijk is de ene discipline sneller beschikbaar dan de andere.
- Bij jongeren die nog niet volgroeid zijn betrek je steeds een kinderarts.
- Voor adressen van gespecialiseerde hulpverlening kan je kan je contact opnemen met de verwijslijn Eetexpert. Neem gerust opnieuw contact op om snellere alternatieven te vinden indien de wachttijd te lang blijkt.
- Let wel: Niet alle patiënten komen in aanmerking voor het zorgtraject eetstoornissen. Er is ook buiten de conventie eetstoornissen veel gespecialiseerde zorg.
- Verschillende Centra voor Geestelijke Gezondheidszorg bieden gespecialiseerde zorg aan voor eetstoornissen.
- Daarnaast is het uitermate belangrijk om je patiënt lichamelijk en psychosociaal goed op te volgen. Plan regelmatig afspraken in om vinger-aan-de-pols te houden waarbij je specifieke parameters opvolgt zoals gewicht, botdensiteitsmeting, bloedwaarden, etc.. Je kan hiervoor gebruik maken van de flowcharts eetstoornissen (minderjarigen / volwassenen).
Wachtlijst voor (semi)residentiele zorg/opname in een referentiecentrum:
Installeer ALTIJD een ambulant netwerk
- Ook als je patiënt aangemeld wordt voor de (semi)residentiële behandeling van een eetstoornis zal een ambulant multidisciplinair team de basis van de verdere behandeling zijn. Een gespecialiseerde opname is immers steeds een tijdelijke intensieve zorginterventie, die zowel voorafgegaan wordt als gevolgd wordt door een gespecialiseerde multidisciplinaire ambulante begeleiding.
- Indien dit ambulant team nog niet samengesteld is het waardevol om reeds vóór een opname op zoek te gaan naar geschikte hulpverleners. Hiervoor kan je contact opnemen met de Verwijslijn Eetexpert.
Bereid je patiënt voor op een opname
- Daarnaast is het in afwachting van een opname uitermate belangrijk om je patiënt niet los te laten. Zie je patiënt regelmatig voor lichamelijke opvolging maar ook om je patiënt psychologisch voor te bereiden op een opname. Een opname zal van je patiënt immers vragen dat die uit de comfortzone stapt, de veiligheid van de eetstoornis zal uitgedaagd worden, angsten zullen ongetwijfeld toenemen en het volbrengen van een opname vergt heel wat moed en doorzetting. Op de flowchart eetstoornissen (minderjarigen / volwassenen) vind je info over hoe je die somatische opvolging kan vormgeven.
Overweeg tussenstappen en alternatieven
- In alle provincies worden provinciale dagprogramma’s voor jongeren met een eetstoornis uitgebouwd. Verken ook deze piste. Dit kan een alternatief of een tussenstap zijn tussen opname en het gewone dagelijkse leven.
- Lotgenotencontact kan helpend zijn in de wachttijd. ANBN is een organisatie van ervaringsdeskundigen die klaarstaan voor mensen met een eetstoornis en hun naasten (www.anbn.be).
Versterk de omstaanders
Als huisarts mag je voor jongeren t/m 23 jaar steeds een provinciaal mast team contacteren om advies te vragen of ondersteuning in de begeleiding van je cliënt met een eetstoornis. Ook Eetexpert beschikt over een advieslijn.
Versterk ook het informele zorgsysteem rond je patiënt, maak ook tijd voor de ouders en verwijs hen naar de toolbox voor ouders op de website van Eetexpert of naar een oudergroep in hun eigen regio.
Wat zijn urgenties bij eetstoornissen?
In principe kunnen er bij elke eetstoornis urgenties optreden als er schade is aan organen, maar het meest risico is er bij ondervoeding en bij purgeergedrag. Bij ondervoeding is er een zekere mate van aanpassing vanuit het lichaam, maar wanneer die faalt kunnen verschillende orgaansystemen onder druk komen staan, ook het hart. Ook bij purgeergedrag zijn er risico’s voor het hart, vanuit een verstoorde elektrolytenbalans. Ook de purgeermethodes, en eventuele middelen die hiervoor gebruikt worden, zijn relevant. Andere ernstige risico’s bij eetstoornissen zijn onder meer (ernstige) hypoglycemie, (ernstige) dehydratatie, nierschade, schade aan de slokdarm of darmen, etc. Verder moet na een periode van ondervoeding het risico op refeeding syndroom worden ingeschat. Tot slot is het belangrijk om aandacht te hebben voor de mentale draagkracht, zowel bij de patiënt als bij de familie of omgeving. Zelfverwondend gedrag, mentale decompensatie en een verhoogd suïciderisico kunnen aanwezig zijn bij eetstoornissen.
Er zijn verschillende richtlijnen die handvatten geven om tot een risico-inschatting te komen bij eetstoornissen. De Medical Emergencies in Eating Disorders (MEED) richtlijn uit 2023 vergeleek verschillende richtlijn en brengt een samenvattend voorstel. In de verdiepende links vind je meer informatie rond risico-inschatting en ondersteunende tools, waaronder (een Vlaamse vertaling van) de MEED-tabel.
Meer info
- Risico-inschatting en urgenties (uit Stappenplan huisarts)
- Samenvattingsfiche (inclusief MEED-tabel)
- Flowchart(s) aanpak van eetstoornissen in de huisartsenpraktijk
- Filmpje Urgenties bij eetstoornissen
Wat zijn de richtlijnen rond beweging bij iemand met een eetstoornis?
Beweging kan een plaats hebben in de behandeling, binnen bepaalde grenzen. Gecontroleerde en aangepaste fysieke activiteit heeft een positieve invloed op fysieke en mentale gezondheid. Bij compulsief beweeggedrag vermindert gecontroleerde beweging ook de drang om constant te bewegen, en verhoogt het de dialoog met het lichaam. Bewegingsadviezen voor personen met eetproblemen en eetstoornissen vind je hier. Daarnaast zijn er ook richtlijnen rond beweging bij eetstoornissen, en zelfs een richtlijn specifiek voor sporters met een eetstoornis. Je kan deze richtlijnen raadplegen op https://www.safeexerciseateverystage.com/sees-guidelines.
Meer info
- Beweging bij eetstoornissen, uit Stappenplan basiskennis
- Safe Exercise at Every Stage (SEES)richtlijnen
Wat is het gewichtsdoel bij een eetstoornis?
Het gewichtsdoel is niet één cijfer, en er is ook niet één juiste methode.
Intussen wordt onderscheid gemaakt tussen een Minimaal Gezond Gewicht, het gewicht dat minimaal nodig is om lichamelijk, emotioneel en cognitief herstel te ondersteunen, en een Optimaal Gewicht, waarbij het normale groeitraject zich herstelt. Het optimaal gewicht ligt dus wat hoger dan het minimaal gezond gewicht. Bovendien wordt aangeraden om geen specifiek getal te geven, maar eerder een range waarbinnen het gewichtsdoel ligt. Gewicht is namelijk sowieso onderhevig aan schommelingen (bv. hormonaal doorheen de maand, doorheen de dag), en personen met een eetstoornis kunnen zich vastpinnen op een specifiek getal. Bij jongeren in de groei moeten de gewichtsdoelen bovendien regelmatig aangepast worden. Werk in kleine stapjes toe naar het MGG en OG. Pak je communicatie stapsgewijs aan. Onmiddellijk een gewichtsdoel (MGG of OG) dat nog ver ligt van het gemeten gewicht communiceren aan de patiënt, werkt vaak contraproductief.
De gewichtsdoelen houden ook steeds rekening met wat de normale grenzen zijn van BMI (deze verschillen bij jongeren versus volwassenen), en met de BMI voor de start van de eetstoornis.
Een mogelijke berekening van MGG en OG vind je in deze fiche.
Meer info
- Herstel van eetgedrag en gewicht (gewichtsdoelen) uit het stappenplan voor de huisarts:
- Infofiche MGG en OG
- Flowchart(s) rond aanpak van eetstoornissen in de huisartsenpraktijk (inclusief berekening MGG en OG) vind je hier:
– Rond jongeren (10-18j):
– Rond (jong)volwassenen (vanaf 18j) - Filmpje minimaal gezond gewicht en optimaal gewicht
Hoe ziet een behandelingstraject voor eetstoornissen of obesitas eruit bij de huisarts?
Om de huisarts op weg te helpen, werden flowcharts uitgewerkt.
- De flowchart rond obesitas (bij volwassenen) vind je hier
- Flowchart(s) rond aanpak van eetstoornissen in de huisartsenpraktijk vind je hier:
– Rond jongeren (10-18j)
– Rond (jong)volwassenen (vanaf 18j)
Bij deze flowcharts hoort telkens een uitgebreid stappenplan.
Rond eetstoornissen helpt dit filmpje je ook op weg.
Waar vind ik gesubsidieerde en gespecialiseerde psychologische en diëtistische hulp voor mijn patiënt?
Via de verwijslijn van Eetexpert kan je een overzicht krijgen van gespecialiseerd en geconventioneerde psychologen, orthopedagogen en diëtisten in een bepaalde regio. Als hulpverlener kan je – mits inloggen – ook zelf de verwijstool raadplegen.
Sinds 2023 is bepaalde hulp voor eetstoornissen (t/m 23 jaar) of obesitas bij jongeren (t/m 17 jaar) ook terugbetaalbaar binnen daartoe voorziene conventies. Meer informatie over het zorgtraject eetstoornissen en hoe dit zorgtraject opgestart kan worden vind je hier. Informatie over het zorgtraject obesitas kan je hier terugvinden. Op deze pagina brengen we heel wat informatie voor hulpverleners samen.
Ook via de website www.spreekerover.be kan je een geconventioneerd psycholoog of orthopedagoog in een bepaalde regio vinden. In sommige netwerken kan je ook de problematiek aangeven waarrond je hulp zoekt. Je vindt er ook informatie rond de kostprijs van de sessies.
Weet ook dat een Centrum Geestelijke Gezondheidszorg (CGG) in de eigen buurt psychologische hulp aanbiedt aan een laag tarief. Hier kan men terecht op doorverwijzing (bv. van je huisarts of een andere hulpverlener).
Hoe vaak dient kalium gechecked te worden wanneer er sprake is van braken?
Dit hangt af van de klinische situatie. Indien er dagelijks meerdere keren wordt gebraakt, is het goed om elektrolyten zeker wekelijks te checken. Indien er risicotekens zijn (vb. al laag kalium, ECG-afwijkingen, extra gebruik van laxativa,…) dient kalium minstens om de 3 dagen, en soms zelfs dagelijks gecheckt te worden. Maar bij dergelijke risicotekens is de patiënt meestal in opname (kan ook een somatische afdeling zijn) omwille van hoog-risico situatie.
Is een verstoorde lichaamsbeleving een vereiste voor de diagnose anorexia nervosa?
Het ‘zich te dik voelen’ staat niet bij iedereen met anorexia nervosa op dezelfde manier op de voorgrond. Een verstoorde lichaamsbeleving is weliswaar een belangrijk criterium bij AN maar kan tegelijk gemaskeerd zijn bv. door minimalisering, ontkenning of door het weinig in contact staan met het eigen lichaam. Dus ook bij mensen die een verstoord lichaamsbeeld ontkennen, zich bewust zijn van het ondergewicht maar desondanks gewichtstoename tegenhouden kan er sprake zijn van AN.
Wat zijn de gevolgen van anorexia nervosa voor de vruchtbaarheid?
De gevolgen hangen af van de duur en ernst van de eetstoornis én van de leeftijd van de persoon. Bij anorexia nervosa treedt vaak een terugkeer naar een prepubertair hormonaal patroon op, met lage oestrogeen-, LH- en FSH-spiegels. Dit betekent dat de kans op een zwangerschap tijdens de actieve fase van de eetstoornis zeer laag is.
Bij herstel – dat niet alleen een gezond gewicht, maar ook een gevarieerd en stabiel eetpatroon omvat – kan de menstruele cyclus meestal binnen 3 tot 6 maanden terugkeren. Bij volledig herstel is de kans op een zwangerschap vergelijkbaar met iemand die nooit een eetstoornis heeft gehad. Hoe langer de eetstoornis heeft bestaan, hoe trager de cyclus kan terugkeren, en bij sommige vrouwen kunnen blijvende anovulatoire cycli optreden.
Bij ernstig ondergewicht op jonge leeftijd kan ook de botontwikkeling van het bekken en de secundaire geslachtskenmerken beïnvloed worden, evenals de timing van de menarche, wat een effect kan hebben op toekomstige zwangerschap en bevalling.
Belangrijk om te weten: ook vrouwen met amenorroe (het uitblijven van menstruatie) kunnen zwanger worden. Het uitblijven van een menstruatie betekent dus niet dat anticonceptie overbodig is.
Zelfs na herstel kunnen factoren zoals angst voor zwangerschap, angst om terug in de eetstoornis te hervallen of algemene stress de kans op zwangerschap beïnvloeden. In principe is een zwangerschap mogelijk, maar dit vereist een volledig herstel van gewicht, voedingsgewoonten en hormonale balans.
Normaal verhoogt de inname van koolhydraten serotonine ter hoogte van de hersenen, maar hoe komt het dan dat er bij boulimia nervosa en eetbuien sprake is van een verlaagde serotonine?
Serotonine is een neurotransmitter die wordt aangemaakt vanuit tryptofaan, een aminozuur dat vooral terug te vinden is in eiwitrijke voeding. De productie van serotonine gebeurt op twee plaatsen in het lichaam. Enerzijds wordt serotonine aangemaakt in het maag-darmkanaal, waar het een belangrijke rol speelt bij de peristaltiek en betrokken is bij nausea en het verzadigingsgevoel. Anderzijds wordt serotonine geproduceerd in de hersenen, met effect op de hypothalamus, het limbisch systeem en de prefrontale cortex. In deze hersengebieden is serotonine belangrijk voor stemming, emotieregulatie en eetlust. Om serotonine in de hersenen te kunnen aanmaken, moet tryptofaan de bloed-hersenbarrière passeren en dit gaat beter wanneer er gelijktijdig koolhydraten worden gegeten.
Serotonine is dus verantwoordelijk voor verschillende functies, waaronder het beïnvloeden van de stemming (gevoelens van geluk of ongemak), het reguleren van eetlust en verzadiging, en het ondersteunen van impulscontrole, zoals het onderdrukken van de drang om te eten. Onder normale omstandigheden draagt serotonine dus bij aan het geluksgevoel en aan verzadiging en het krijgen van een “vol” gevoel.
Bij boulimia nervosa leidt onregelmatige voeding en/of compensatiegedrag zoals braken en laxeren tot een verminderde aanvoer van tryptofaan, waardoor de aanmaak van serotonine daalt. Hierdoor ontstaat een verlaagde serotonerge activiteit in hersengebieden die betrokken zijn bij impulscontrole en verzadiging. Dit tekort aan serotonine zorgt ervoor dat het signaal dat aangeeft dat het “genoeg” is, minder sterk wordt waargenomen, wat kan leiden tot impulsief gedrag zoals eetbuien, braken en soms ook automutilatie.
Een verlaagde serotonine geeft ook depressieve klachten en angst maar faciliteert ook dwangmatig denken (bv. “ik moet” gewicht verliezen, “ik moet controle hebben”,..).
Vaak is er een spanningsopbouw en stress voorafgaand aan een eetbui. Tijdens de eetbui wordt het beloningssysteem in de hersenen geactiveerd, met vrijzetting van dopamine en opioïden, wat tijdelijk zorgt voor rust en opluchting ondanks het lage serotonineniveau. Anderzijds kan er een korte “serotonine-boost” ontstaan door de acute aanvoer van koolhydraten en proteïnes (met aanmaak van tryptofaan en nadien serotonine) wat eveneens een tijdelijk gevoel kalmte geeft. Dit effect is echter van zeer korte duur, omdat de onderliggende serotoninedisbalans niet structureel hersteld raakt. Na de eetbui daalt het serotonineniveau opnieuw snel, wat gevoelens van schuld en schaamte uitlokt.
Patiënten met boulimia nervosa of eetbuistoornis krijgen soms Fluoxetine 60 mg om te kunnen inspelen op dit systeem (langere beschikbaarheid van serotonine induceren). Lagere dosissen fluoxetine (zoals bij depressie) zijn minder werkzaam voor de typische eetstoornissensymtomen, maar een dosis van 60 mg (bewezen positief effect op aantal eetbuien en purgeergedrag) geeft echter vaak teveel bijwerkingen. Het voorschrijven van 60 mg fluoxetine is daarom meestal een zorgvuldige afweging tussen mogelijke voordelen en nadelen, en gebeurt bij voorkeur binnen een breder behandelplan.
Meer informatie over medicatie bij eetstoornissen vind je in het stappenplan.
Meer FAQ?
Er werd een uitgebreide Vraag en antwoord sectie toegevoegd aan het Stappenplan eetstoornissen voor de huisarts, inclusief een FAQ rond de conventie eetstoornissen.
Hulplijn
Ben je als huisarts op zoek naar doorverwijsadressen? Als zorgverlener kan je de verwijstool voor gespecialiseerde zorg bij eet- en gewichtsproblemen raadplegen. Zit je met een vraag of ben je op zoek naar advies? Neem gerust contact op met ons.
Verwijstool voor zorgverleners
Als zorgverlener kan je de verwijstool voor gespecialiseerde zorg bij eet- en gewichtsproblemen raadplegen. Neem contact op met ons of de provinciale zorgpunten eetstoornissen voor advies en ondersteuning bij behandeling of doorverwijzing.
Verwijslijn Eetexpert
Ben je op zoek naar hulp voor een eetprobleem, gewichtsprobleem of eetstoornis? Maak je je zorgen om iemand in je omgeving? Contacteer ons vrijblijvend voor zorgverleners in je buurt op de verwijslijn Eetexpert.