Zorgorganisatie eet- en gewichtsproblemen
Op deze pagina vind je informatie over hoe de zorg voor eet- en gewichtsproblemen in België georganiseerd is.
Men beoogt daarbij een “getrapt zorgmodel” waarbij de verschillende zorginterventies – zowel voor eetproblemen en eetstoornissen als voor obesitas – logisch op elkaar afgestemd zijn. Er is samenwerking tussen verschillende zorgverleners over settingen heen zodat de cliënt continuïteit ervaart in de aangeboden zorg en waarbij de hulp wordt afgestemd op de zorgnood van de cliënt. Dat betekent dat de zorg geïntensifieerd kan worden wanneer nodig, maar ook niet intensiever is dan nodig. Dit getrapt zorgmodel is geïnspireerd op de nationale strategie die door het National Eating Disorders Collaboration (NEDC) in Australië werd uitgewerkt.
Bij zowel eetproblemen en eetstoornissen als obesitas bouwt de zorg verder op een brede gedeelde basis van preventie voor eet- en gewichtsproblemen, gericht op het weerbaar maken van mensen tegen het ontwikkelen van eet- en gewichtsproblemen. Bij preventie ligt de focus op het creëren van een groeiversterkende omgeving, waarin jongeren zich veilig kunnen ontwikkelen. Een belangrijk principe daarbij is dat de preventie van obesitas ook preventief dient te zijn voor de ontwikkeling van een eetstoornis en omgekeerd. Meer informatie over de preventie van eet- en gewichtsproblemen en de onderliggende principes vind je op onze pagina over preventie.
Op deze pagina vind je informatie over de organisatie van de zorg voor eetstoornissen enerzijds en over de organisatie van de zorg voor obesitas anderzijds.
Zorgtrajecten: eetstoornissen en obesitas
In België bestaat een zorgtraject eetstoornissen (sinds 1/4/2024) en een zorgtraject obesitas (sinds 1/12/2023). Een zorgtraject kan opgestart worden bij specifieke doelgroepen waarbij aan een aantal criteria voldaan wordt. Het omvat steeds een multidisciplinaire samenwerking tussen verschillende gespecialiseerde disciplines samen met de cliënt. Met een zorgtraject engageert iedereen zich voor de optimale opvolging van een specifieke problematiek. Een zorgtraject wordt financieel ondersteund door de overheid (RIZIV) en impliceert ook dat de zorg voor specifieke doelgroepen aan terugbetaling kan.
Op deze pagina vind je meer informatie over het zorgtraject eetstoornissen en over het zorgtraject obesitas.
Zorg voor eetstoornissen
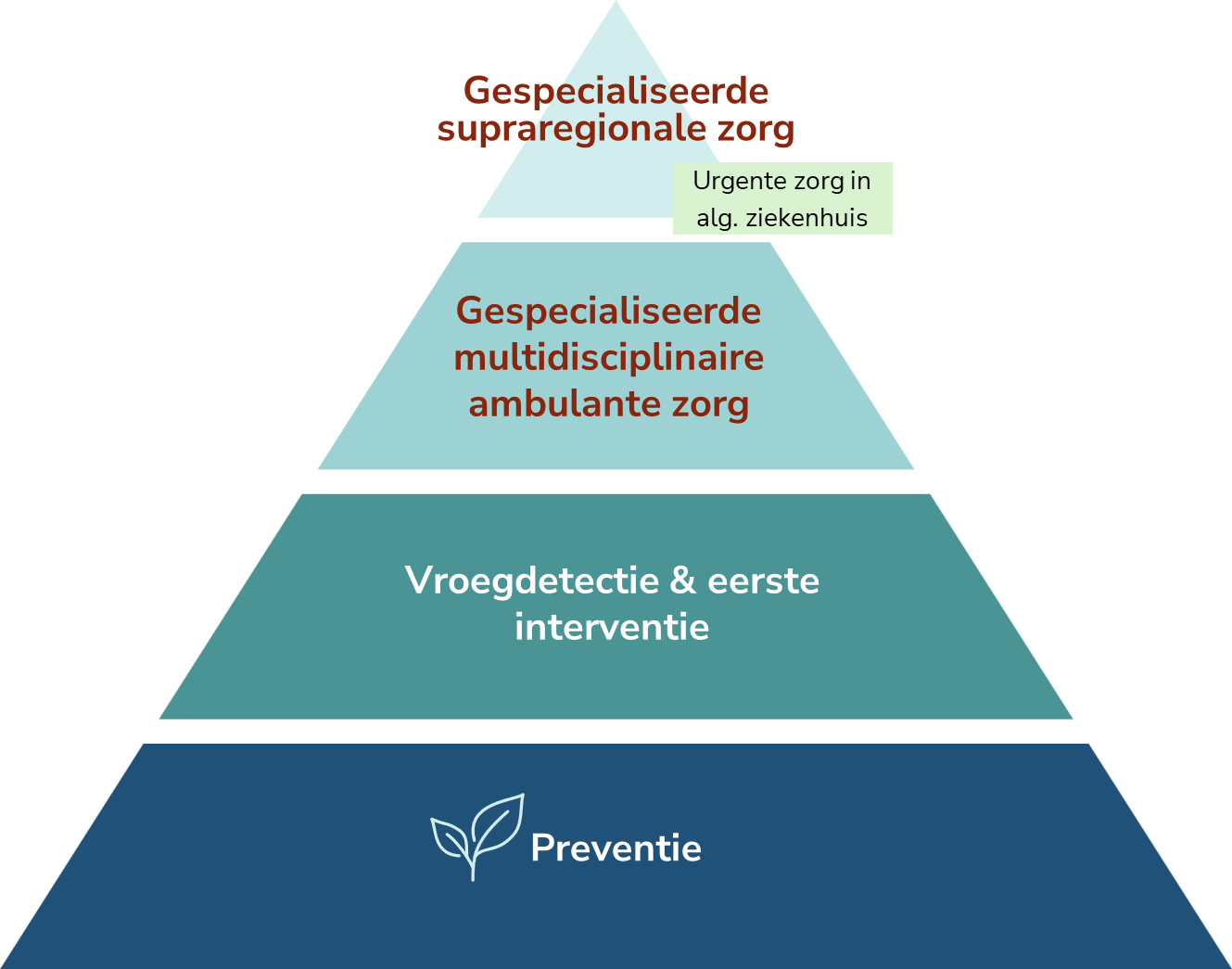
In een getrapt zorgmodel voor eetstoornissen – weergegeven in de zorgpiramide hieronder – wordt een onderscheid gemaakt tussen haperend eetgedrag, eetproblemen en eetstoornissen.
Wanneer het haperend eetgedrag langdurig aanhoudt en niet meer past binnen een normale ontwikkeling en overgaat in een eetprobleem, is vaak een groeiversterkende ondersteuning bij eetproblemen in de eerste lijn aangewezen.
Bij een eetstoornis is een gespecialiseerde multidisciplinaire ambulante zorg noodzakelijk. In sommige gevallen is de eetstoornis zo hardnekkig of ernstig dat een tijdelijke intensifiëring van deze ambulante zorg nodig is, bv. via een opname in een algemeen ziekenhuis of in een gespecialiseerd (semi)residentieel zorgprogramma voor eetstoornissen.
Vroegdetectie en eerste interventie
Haperend eetgedrag kan uitgroeien tot een eetprobleem. Vroege ondersteuning is dan cruciaal. Een klinisch (eerstelijns)psycholoog/orthopedagoog of een andere hulpverlener (bv. huisarts, (eerstelijns)diëtist, jeugd- en welzijnswerker, etc…) versterkt jongeren of (jong)volwassenen met beginnende eetproblemen. Tegelijkertijd wordt aandacht besteed aan de vroegtijdige detectie van mogelijke eetstoornissen en op het toeleiden naar gespecialiseerde ambulante multidisciplinaire zorg indien nodig.
ELP conventie
Voor beginnende eetproblemen kunnen jongeren en volwassenen via de ELP conventie rechtstreeks psychologische ondersteuning krijgen bij een ELP klinisch psycholoog/orthopedagoog.
- Jongeren (t.e.m. 23 jaar): tot 10 individuele sessies per 12 maanden aan volledige terugbetaling
- Volwassenen (vanaf 24 jaar): tot 8 individuele sessies aan gedeeltelijke terugbetaling
De ELP conventie voorziet daarnaast een onbeperkt groepsaanbod:
- Jongeren (t/m 23 jaar): volledige terugbetaling
- Volwassenen (vanaf 24 jaar): gedeeltelijke terugbetaling
Meer info over de ELP conventie vind je via het RIZIV.
Ambulante zorg bij eetstoornissen
Eetstoornissen worden in eerste instantie ambulant behandeld door een gespecialiseerd multidisciplinair zorgteam.
Gespecialiseerde multidisciplinaire zorg
De ambulante zorg voor eetstoornissen gebeurd door een multidisciplinair zorgteam dat bestaat uit:
- De huisarts speelt een belangrijke rol in de opstart van de zorg en in de medische opvolging. Bij kinderen en jongeren in de groei kan samengewerkt te worden met een kinderarts.
- De gespecialiseerde klinisch psycholoog/orthopedagoog staat in voor de diagnostiek en behandeling van de eetstoornis. De focus ligt zowel op de eetstoornis als op transdiagnostische en onderhoudende factoren zoals bijvoorbeeld zelfbeeld, perfectionisme, emotieregulatie, etc… De psychologische behandeling kan bestaan uit cognitieve gedragstherapie en/of een gezinsgerichte eetstoornisspecifieke interventie.
- De gespecialiseerde diëtist ondersteunt bij het herstel van een evenwichtig eetpatroon, het versterken van de eetvaardigheden en bij het aanpakken van verstoord eet- en compensatiegedrag. De diëtist werkt vaak motivationeel en begeleidt ook bij specifieke noden zoals ARFID, diabetes, voedselintoleranties of -allergieën.
- In geval van een bijkomende psychiatrische comorbiditeit is samenwerking met een (kinder)psychiater aanbevolen.
- Indien nodig kunnen andere disciplines betrokken worden zoals endocrinoloog, psychomotorisch therapeut (PMT)/kinesitherapeut, sociaal werker, etc..
Er wordt zoveel mogelijk samengewerkt met de context. Zeker bij jonge cliënten is het aanbevolen dat ouders standaard betrokken worden in de behandeling. Het is cruciaal dat ouders voldoende geïnformeerd worden over wat een eetstoornis is en wat zij als ouder kunnen doen om de behandeling te ondersteunen.
Zorgtraject eetstoornissen
Sinds 2024 komen cliënten t.e.m. 23 jaar met anorexia nervosa, boulimia nervosa of een eetbuistoornis in aanmerking voor het geconventioneerd zorgtraject eetstoornissen:
- Opstart gebeurt door de (huis)arts op basis van diagnose, behandelplan en multidisciplinair overleg
- Omvat tot 20 sessies bij een gespecialiseerde ELP psycholoog/orthopedagoog per behandeljaar
- Omvat tot 15 sessies bij een gespecialiseerd geconventioneerd diëtist per behandeljaar
Dit zorgtraject ondersteunt de samenwerking tussen de betrokken hulpverleners en zorgt ervoor dat de ambulante behandeling (gedeeltelijk) terugbetaald wordt.
Meer info over het zorgtraject eetstoornissen vind je via het RIZIV.
Volwassenen vanaf 24 jaar en ouder komen niet in aanmerking voor dit traject, maar kunnen wel gebruik maken van de gespecialiseerde psychologische zorg binnen de ELP-conventie (tot 20 sessies per 12 maanden). Meer info daarover vind je op de site van het RIZIV.
Let op: het aantal conventie-uren is beperkt en niet alle klinisch psychologen, orthopedagogen en diëtisten zijn geconventioneerd, waardoor niet elke cliëntbegeleiding in aanmerking komt voor terugbetaling.
Elke provincie beschikt over een MAST-team (Multidisciplinair Ambulant Support Team) dat ambulante hulpverleners ondersteunt bij moeilijke zorgtrajecten. Meer informatie over de MAST-teams.
Infofiche – Wegwijs in het zorgtraject eetstoornissen – (Huis)arts
Als huisarts wegwijs in het zorgtraject eetstoornissen
Infofiche
– 164 KB
Groepsaanbod eetstoornissen
- Voor cliënten met een eetstoornis
Groepstherapie biedt een waardevolle aanvulling op individuele therapie. Herstellen van een eetstoornis is een proces van vallen en opstaan. De kracht van een groep zit in de herkenning, motivatie en verbondenheid. Neem contact op met de verwijslijn van Eetexpert als je op zoek bent naar een groepsaanbod of als je zelf een aanbod kenbaar wil maken.
- Voor ouders en families
Voor ouders is het belangrijk om inzicht te krijgen in eetstoornissen en te leren hoe ze hun kind kunnen ondersteunen. Daarom worden in Vlaanderen oudergroepen georganiseerd, begeleid door zorgverleners met ervaring in eetstoornissen. Deze groepen bieden informatie, handvatten en een plek om ervaringen uit te wisselen.
Ambulante multi-family therapy (MFT) vormt een brug tussen het groepsaanbod voor ouders en de intensieve multi-family therapy (MFT)-dagprogramma’s in (semi-)residentiële setting. Bij MFT volgen meerdere gezinnen samen therapie om beter met de eetstoornis om te gaan in de thuissituatie. MFT kan aangeboden worden in sessies van een aantal uur of in de vorm van een dagprogramma. MFT wordt gecombineerd met individuele therapie en gezinsgesprekken.
Overzicht van oudertrainingen, ambulante familiegroepen en ander groepsaanbod voor naasten.
Intensievere zorg
Algemeen ziekenhuis
Wanneer iemand met een eetstoornis acute lichamelijke zorg nodig heeft, kan een opname in een algemeen ziekenhuis nodig zijn. Afhankelijk van de leeftijd gebeurt dit op een pediatriedienst (voor kinderen en jongeren) of op een dienst algemene geneeskunde zoals endocrinologie of inwendige geneeskunde.
Een opname in een algemeen ziekenhuis heeft meestal als doel om het lichaam medisch te stabiliseren en de eerste stappen richting herstel van het eetpatroon te zetten. Soms is sondevoeding nodig, maar dat is zeker niet altijd het geval.
Tijdens een opname op pediatrie worden ouders vaak actief betrokken. Dit kan gaan van aanwezig zijn bij maaltijden tot het deelnemen aan oudertrainingen of gesprekken met een psycholoog, arts of verpleegkundige.
De duurtijd van een opname op pediatrie varieert van enkele dagen tot meerdere weken, en uitzonderlijk tot (meerdere) maanden.
Provinciaal dagprogramma
Wanneer ambulante zorg onvoldoende effect heeft kan een deeltijd- of dagprogramma, georganiseerd in de eigen provincie, aangewezen zijn. Multi-family therapy (MFT) kan hier onderdeel van zijn.
In een dag- of deeltijdprogramma komt de cliënt één of meerdere dagen per week naar een dagkliniek voor therapie. Dit kan variëren van een halve dag tot vijf dagen per week. Soms wordt dit gecombineerd met werk of school, soms via een ziekenhuisschool, Bednet of thuisonderwijs.
Bij een deeltijdbehandeling nemen gezinnen vaak deel aan een multi-family therapy (MFT) – programma, waarbij meerdere gezinnen samen therapie volgen. Het doel is om met elkaar in gesprek te gaan, ervaringen te delen en het herstelproces gezamenlijk te ondersteunen. MFT kan ook ambulant of gekoppeld aan een referentiecentrum worden aangeboden.
Een overzicht en coördinaten van de provinciale dagprogramma’s vind je hieronder:
dagprogramma Antwerpen
OPZ Geel: meer info volgt
Gespecialiseerde (semi)residentiële zorg
Wanneer er sprake is van een complexe eetstoornis of wanneer ambulante zorg onvoldoende effect heeft, kan een hooggespecialiseerde behandeling in een supraregionaal referentiecentrum voor eetstoornissen nodig zijn. Dat kan zowel in een dagprogramma of in een residentieel programma voor eetstoornissen. In Vlaanderen zijn er vijf centra erkend als referentiecentrum. Een overzicht vind je hier.
Een (semi)residentieel zorgprogramma voor eetstoornissen wordt steeds gedragen door een multidisciplinair team met o.a. verpleegkundigen, klinisch psychologen/orthopedagogen, artsen, diëtisten, maatschappelijk werkers, gezinstherapeuten, psychomotorische en creatieve therapeuten. De focus ligt zowel op het eetgedrag (zoals maaltijdbegeleiding) als op onderliggende mechanismen zoals perfectionisme, emotieregulatie of lichaamsbeeld.
Een opname – hetzij deeltijds, hetzij residentieel – brengt de cliënt uit de ‘comfortzone’ van de eetstoornis en vergt daarom vaak motivationeel (voor)werk bij de cliënt en zijn/haar omgeving (bv. ouders). Een opname in een supraregionaal centrum wordt vrijwel altijd voorafgegaan en gevolgd door gespecialiseerde multidisciplinaire ambulante zorg in de eigen regio. Goede samenwerking tussen het ambulante team (zoals huisarts, psycholoog of diëtist) en het (semi)residentieel team is sterk aanbevolen.
De meeste zorgprogramma’s worden aangeboden door de supraregionale referentiecentra voor eetstoornissen maar ook door andere klinieken in Vlaanderen. Een overzicht kan je terugvinden via de verwijslijn. Ken je een aanbod dat ontbreekt? Laat het ons weten.
Dag- of deeltijdprogramma
Ook de supraregionale centra bieden steeds een dag- of deeltijdprogramma aan voor eetstoornissen. De meeste deeltijdprogramma’s kunnen ook los van een volledige opname gevolgd worden. Sommige deeltijdprogramma’s kunnen de overgang van een volledige opname naar de thuissituatie ondersteunen. In de meeste deeltijdprogramma’s zal er intensief samengewerkt worden met het gezin, meestal in de vorm van een intensief MFT programma, waarbij meerdere gezinnen samen therapie volgen.
Residentiële zorg
Bij een residentiële opname ligt de focus zowel op het lichamelijk herstel als op het aanpakken van de onderhoudende factoren van de eetstoornis. Hoewel een volledig herstel zelden wordt bereikt binnen een opname, kan het een cruciale stap zijn op weg naar herstel. De betrokkenheid van ouders, familie of partner speelt een belangrijke rol in elke fase van de behandeling.
Tijdens een residentiële opname verblijft de cliënt fulltime in de kliniek. Afhankelijk van de toestand en fase van behandeling kan de cliënt tijdens de weekends naar huis. Vaak wordt de volledige terugkeer naar het gezinsleven stapsgewijs opgebouwd. Zoals in ieder behandeling voor eetstoornissen, zal motivationele begeleiding een belangrijk onderdeel van het proces zijn.
Gedwongen opname gebeurt enkel in uitzonderlijke gevallen. Vrijwillige en constructieve samenwerking met de cliënt is van groot belang voor een succesvolle behandeling.
De duur van een opname varieert van één week tot meerdere maanden. Het uitgangspunt is: zo kort als mogelijk, maar zo lang als nodig.
Erkende referentiecentra
In Vlaanderen zijn er vijf centra erkend als referentiecentrum voor eetstoornissen. Elk van deze centra bieden hooggespecialiseerde zorgprogramma’s aan voor eetstoornissen en beschikken over een supraregionaal MAST team (in uitbouw).
Mind Body Unit (MBU) UPC KULeuven
De doelgroep van MBU bestaat uit cliënten vanaf 15 jaar met een primaire eetstoornis (anorexia nervosa, boulimia nervosa, eetbuistoornis) bij wie ambulante therapie niet volstaat. Vaak is er comorbiditeit van stemmingsproblemen, persoonlijkheidsproblemen, angst, ASS, hechting, trauma, enz. Ook mensen die nood hebben aan sondevoeding/infuus kunnen worden opgenomen. Op de Mind-Body-Unit gaan fysiek en mentaal herstel hand in hand. Er worden verschillende groepstherapieën aangeboden, zowel verbaal als non-verbaal. We zoeken samen naar de functies van de eetstoornissymptomen en welke factoren de eetstoornis in stand houden. Samen met het team worden er doelstellingen opgesteld.
Zorgprogramma
MBU biedt zowel residentiele zorgprogramma’s aan als dagprogramma’s. Daarnaast is er de mogelijkheid tot een ambulante raadpleging voor eetstoornissen.
Residentieel zorgprogramma (14 plaatsen)
- Residentieel zorgprogramma voor jongeren (15-18 jaar)
- Residentieel zorgprogramma voor volwassenen (18-65 jaar)
Vier daggroepen (28 plaatsen)
- Voltijds dagprogramma (sluiten aan bij het residentieel zorgprogramma) (maximaal 2 voor jongeren en 2 voor volwassenen)
- Deeltijds zorgprogramma voor jongeren (15-18 jaar): 4 dagen per week
- Deeltijds zorgprogramma voor volwassenen (18-65 jaar): 3 dagen per week
- Deeltijds zorgprogramma voor cliënten met een eetbuistoornis: 1 dag per week
Op de website zijn de brochures van de zorgprogramma’s terug te vinden.
Aanmelding
Via telefoonnummer 016/34.80.00.
Intake wordt ingepland bij een arts (psychiater of ASO psychiatrie) of psycholoog, waarna advies wordt gegeven voor verdere behandeling.
Website: UPC KU Leuven – Eetstoornissen
Afdeling Eetherstel Alexianen Zorggroep Tienen
De doelgroep van Eetherstel in Tienen bestaat uit cliënten met een eetstoornis, waarbij ook aandacht wordt besteed aan onderliggende of verwante klachten zoals negatief lichaamsbeeld, negatief zelfbeeld, perfectionisme, zelfverwonding, negatieve levenservaringen en/of persoonlijkheidsproblemen. De minimumleeftijd voor opname is 14 jaar oud in het jaar van opname. Somatische zorg kan in die mate dat geen algemene ziekenhuisopname noodzakelijk is. Vanuit therapeutisch-motivationele overwegingen wordt geen sondevoeding aangeboden. Er zijn geen strikte in- of exclusiecriteria, maar er wordt vaak comorbiditeit gezien zoals autisme, trauma, hechting, ADHD, hoogbegaafdheid, enz.
Zorgprogramma
Afdeling Eetherstel biedt verschillende residentiële zorgprogramma’s aan en een dagprogramma dat gericht is op reïntegratie in het dagelijks leven.
Residentieel zorgprogramma (35 plaatsen)
- Gemeenschappelijke opnamegroep gericht op kennismaking, motivatie en eerste stabilisatie van symptomen.
- Residentieel zorgprogramma voor jongeren (<18 jaar; 10 plaatsen; vanaf 14 jaar): max 4 maanden – gecombineerd met deelname aan ziekenhuisschool
- Twee residentiële zorgprogramma’s voor volwassenen (+18 jaar; 2 X 10 plaatsen; vanaf 18 jaar): max 6 maanden
Dagprogramma (10 plaatsen)
- het dagprogramma kan gevolgd worden vanaf 15 jaar
- het programma bestaat uit 5 halve dagen per week met begeleide eetmomenten
- gefaseerde werking met een verblijfsduur van 6 tot 18 weken
Aanmelding
Via telefoonnummer 016/807654 (tussen 9.15 en 12u op weekdagen)
Intake wordt ingepland bij een arts (psychiater of ASO psychiatrie) waarna advies wordt gegeven voor verdere behandeling. Voor minderjarigen dient er eerst een verwijsbrief (door arts) per mail bezorgd te worden.
Website: Afdeling Eetherstel – Alexianen Zorggroep Tienen
Centrum voor Eetstoornissen – UZ Gent
Het Centrum voor Eetstoornissen van het UZ Gent is gespecialiseerd in de diagnostiek en de behandeling van patiënten met een primaire eetstoornis (anorexia nervosa, boulimia nervosa, eetbuistoornis), al dan niet in combinatie met andere problemen (zoals bijvoorbeeld autisme, angst, persoonlijkheidsproblematiek, trauma). Het centrum werkt volgens het model van getrapte zorg.
Zorgprogramma
Het Centrum voor Eetstoornissen biedt verschillende zorgprogramma’s aan, zowel residentieel als dagtherapeutisch voor patiënten van 15-65 jaar.
Het residentieel programma verloopt in 3 fasen (20 plaatsen). De maximum opnameduur bedraagt 12 weken. Indien nodig kan er ook sondevoeding of bijvoeding opgestart worden.
Het dagcentrum zet in op de vermaatschappelijking van zorg door een intensief traject aan te bieden terwijl mensen binnen hun vertrouwde omgeving blijven. Op deze manier kunnen opnames vermeden of verkort worden.
Het dagcentrum biedt twee groepen aan:
- de therapiegroep beoogt het opbouwen van een volwaardig eetpatroon en het afbouwen van compensatiegedrag
- de reïntegratiegroep legt de focus op het toepassen van eetvaardigheden in de thuiscontext en het leren omgaan met valkuilen
Aanmelding UZ Gent – Eetstoornissen
Via telefoonnummer 09 332 43 94 (secretariaat dienst volwassenpsychiatrie). Een intake voor (dag)opname wordt ingepland bij één van de artsen. Er dient een verwijsbrief bezorgd te worden voorafgaand aan deze intake.
Website: UZ Gent – Eetstoornissen
Ziekenhuis aan de Stroom (ZAS) – Universitaire Kinder en Jeugdpsychiatrie Antwerpen
De zorgeenheid Eetstoornissen (ZAS) biedt gespecialiseerde zorg aan voor kinderen en jongeren met eetstoornissen zoals anorexia nervosa, boulimia nervosa, eetbuistoornis, ARFID en andere voedings- en eetstoornissen.
Zorgprogramma
Bij alle behandelvormen worden de jongeren en hun gezin hun systeem begeleid door een multidisciplinair team. Tijdens een opname gaan jongeren naar de ziekenhuisschool. Binnen het centrum zijn er andere therapieën zoals groepstherapieën rond depressie, rouw, ACT, sociale angst, … en EMDR waarvan jongeren op indicatie gebruik kunnen maken.
Residentieel zorgprogramma
- Kortdurend residentieel zorgprogramma voor jongeren (t.e.m. 18 jaar): Opname met een duidelijk afgebakend behandeldoel, voor de duur van 8 weken. Ouders worden nauw betrokken en er is samenwerking met de ambulante hulpverleners. Na 4 weken vindt een eerste multidisciplinair overleg (MDO) plaats.
- Langdurend residentieel zorgprogramma voor jongeren (tot 15 jaar):
Opname met variabele duur, afhankelijk van de noden van de jongere. Elke 6 weken wordt het behandeltraject geëvalueerd tijdens een MDO met de jongere en ouders.
Dagprogramma: intensieve MFT
- Intensief MFT dagprogramma (jongeren tot 18 jaar): Dagbehandelingsprogramma van 10 dagen verspreid over 1 jaar, waarbij 6 gezinnen samen deelnemen aan groepssessies.
Aanmelding
Aanmelding gebeurt telefonisch. Zowel ouders als hulpverleners kunnen aanmelden. Na aanmelding wordt een intakegesprek ingepland waarin samen met de jongere en ouders wordt nagegaan welke behandelvorm het meest aangewezen is. Er wordt ook toelichting gegeven over eventuele wachttijden.
Website: ZAS – Antwerpen
Eetkliniek Paika – UZ Brussel
De eetkliniek-PAIKA UZ Brussel richt zich op de behandeling van jonge patiënten met een eetstoornis (10 tot 15 jaar) a.d.h.v. een stepped care model dat ambulante zorg, opname op pediatrie met intensieve opvolging door het eetkliniekteam en een kinderpsychiatrische opname omvat.
Zorgprogramma
Voor opnames op pediatrie wordt een zorgprogramma voorzien waarbij de intensiteit van de behandeling afgestemd wordt op de noden van de jongere/ het gezin.
Doorheen de verschillende werkvormen blijft eenzelfde multidisciplinair team betrokken waardoor continuïteit van de zorg wordt geboden.
Vlotte overschakeling tussen verschillende behandelvormen waarbij men start met de minst ingrijpende vorm is aangewezen.
Gezien de jonge leeftijd van onze patiënten dient men de leefcontext zoveel mogelijk te behouden/ betrekken. Intensieve contextbegeleiding is voor deze doelgroep aangewezen.
Dagprogramma: Intensieve MFT
- Intensieve gezinsbegeleiding en/of MFT wordt in de verschillende behandelvormen aangeboden.
Aanmelding
Website: Paika UZ Brussel
MAST teams
Elk referentiecentrum eetstoornissen en iedere provincie beschikt over een MAST-team (Multidisciplinair Ambulant Support Team) dat hulpverleners ondersteunt bij moeilijke zorgtrajecten bij eetstoornissen t/m 23 jaar.
De supraregionale MAST teams zijn gekoppeld aan een referentiecentrum voor eetstoornissen en zijn supraregionaal georganiseerd. Ze bieden ondersteuning bij complexe eetstoornissen waarvoor intensievere zorg nodig is: hardnekkige eetstoornissen die gepaard gaan met ernstige comorbiditeit zoals een complexe gezinssituatie, een ontwikkelingsstoornis of een andere psychiatrische problematiek. Een supraregionaal MAST team biedt casusondersteuning/supervisie en kan op indicatie ook een direct consult aanbieden.
De provinciale MAST teams zijn regionaal georganiseerd en bieden ondersteuning aan de gespecialiseerde multidisciplinaire ambulante zorg voor eetstoornissen waarbij eventuele comorbiditeit niet op de voorgrond staat. Het provinciaal MAST-team biedt casusondersteuning en supervisie, maar biedt zelf geen directe zorg. Ze brengen het zorgaanbod in kaart, detecteren knelpunten en zetten in op deskundigheidsbevordering in samenwerking met Eetexpert.
Een MAST-team bestaat uit:
- Gespecialiseerd (kinder)psychiater
- Somatisch arts
- Gespecialiseerd diëtist
- Gespecialiseerd klinisch psycholoog/orthopedagoog
Provinciale MAST teams
Een overzicht en coördinaten van de provinciale MAST teams vind je hieronder:
Supraregionale MAST teams
Een overzicht en coördinaten van de supraregionale MAST teams vind je hieronder:
Mast UZ Brussel (- 16 jaar)
Lotgenotencontact
Lotgenotencontact kan een waardevolle aanvulling bieden op professionele hulpverlening, zowel voor cliënten als voor hun naasten. Ook kan het een waardevolle rol spelen als tussenstap en in het motiveren en het toeleiden van cliënten tot gepaste hulp. ANBN is een cliënt- en familieorganisatie met ervaringsdeskundige vrijwilligers die ondersteuning bieden in heel Vlaanderen.
Zorg voor obesitas
Obesitas is een chronische, complexe aandoening die beïnvloed wordt door lichamelijke, psychische en omgevingsfactoren, en een aanzienlijke impact kan hebben op de levenskwaliteit. De behandeling vereist daarom een integrale benadering, met leefstijlverandering als centrale pijler. Leefstijlverandering in het kader van de aanpak van eet- en gewichtsproblemen omvat het geheel van competent eetgedrag, beweging, lichamelijk functioneren en psychisch welbevinden.
Het doel is gezondheidswinst op lange termijn en niet het nastreven van een ideaal gewicht.
Gewichtsverlies is daarbij zeker niet de enige maatstaf voor gezondheid. Een exclusieve focus op gewichtsverlies is bovendien zelden duurzaam en maakt mensen net kwetsbaar voor de ontwikkeling van een eetproblematiek. Daarom is het essentieel dat de hulpverlening ook inzet op de preventie van een eetproblematiek en op duurzame ondersteuning.
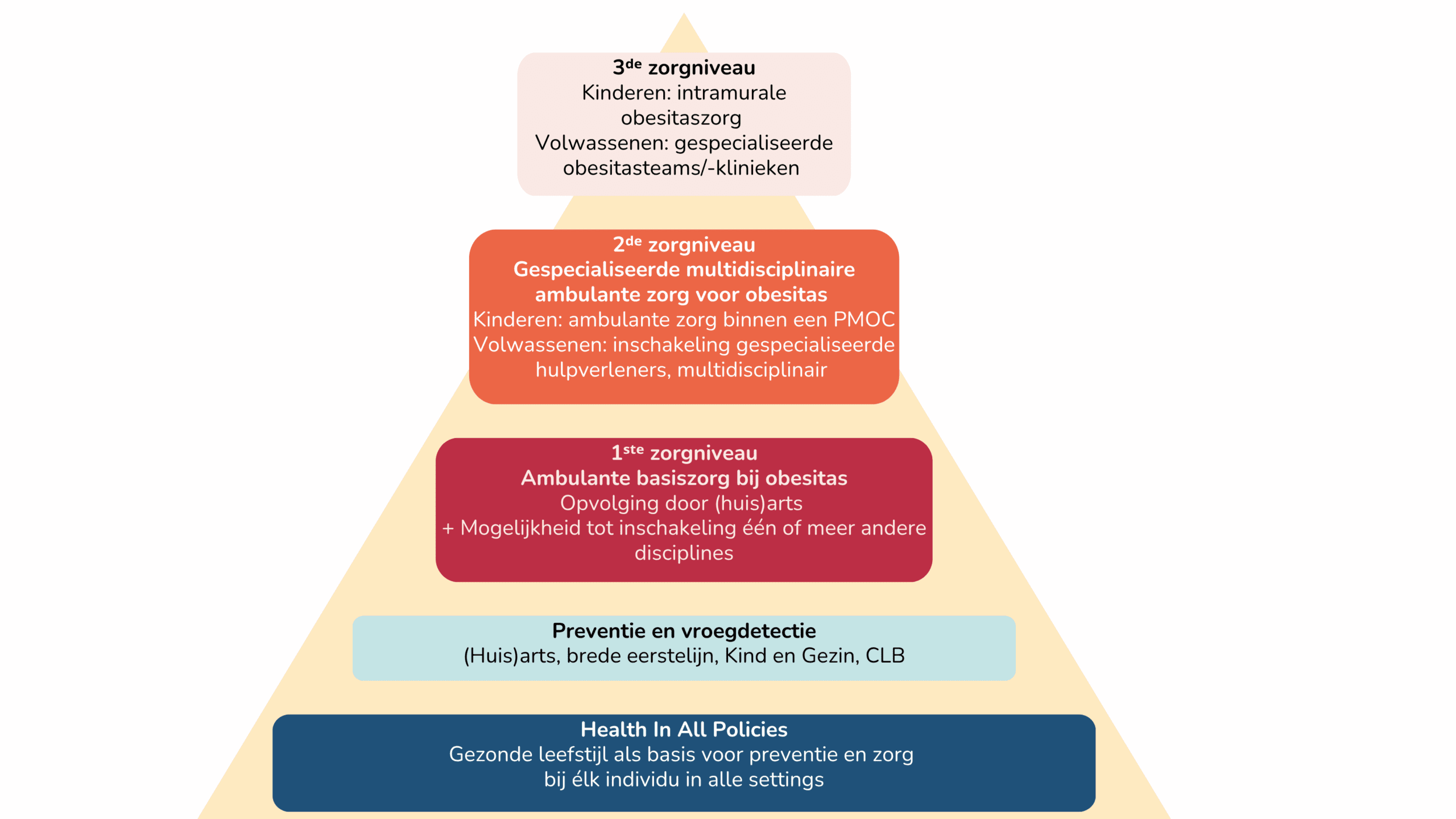
Drie zorgniveaus
De getrapte zorg voor obesitas – zoals weergegeven in de onderstaande zorgpiramides voor kinderen en volwassenen – bestaat uit drie zorgniveaus afgestemd op de ernst van de obesitas. Daarbij wordt de ernst van obesitas niet alleen bepaald door BMI of gewichtsstatus, maar ook door de impact op de metabole, functionele en psychosociale aspecten van de gezondheid, en mogelijke hindernissen voor een gunstige prognose (bv. socio-economische stressoren). Zowel bij kinderen als bij volwassenen met obesitas zal de impact van de obesitas op de brede gezondheid meegenomen worden in het bepalen van welke zorg nodig is.
Als de obesitas nog geen grote impact heeft op één van de gezondheidsdomeinen zal ambulante basiszorg voor obesitas op het eerste zorgniveau aangewezen zijn.
Wanneer de obesitas één of meerdere gezondheidsdomeinen significant beïnvloedt, zal een gespecialiseerde en multidisciplinaire ambulante aanpak op het tweede zorgniveau nodig zijn.
Wanneer er sprake is van ernstige comorbiditeit of wanneer de hulpverlening op een lager zorgniveau onvoldoende effect heeft, kan een intensievere behandeling vanuit een klinische setting vereist zijn. Dan spreken we van zorg op het derde zorgniveau.
Ernstinschatting (EOSS-P of EOSS)
Sinds een aantal jaren is er aandacht voor ernststadiëring bij de inschatting van obesitas, naast het inschatten van de gewichtstoestand op basis van BMI. Er zijn internationaal verschillende ernststadiëringssystemen uitgewerkt.
Voor de ernstinschatting van obesitas bij kinderen (van 2 t/m 17 jaar) wordt in België gebruik gemaakt van de EOSS-P (Edmonton Obesity Staging System for Pediatrics). De EOSS-P werd ook opgenomen in het gesubsidieerde zorgtraject voor obesitas bij kinderen. Meer info over de EOSS-P vind je in deze infofiche.
De EOSS-P vloeide voort uit de EOSS (Edmonton Obesity Staging System) bij volwassenen. Op dit moment wordt in België voor volwassenen doorgaans gebruik gemaakt van de EOSS om de ernst van de obesitas in kaart te brengen. Meer info over de EOSS vind je in deze infofiche.
1. Ambulante basiszorg
Opvolging door de (huis/kinder)arts
Kinderen en volwassenen met obesitas waar er geen of enkel lichte gezondheidsimpact aanwezig is, worden zorgvuldig opgevolgd door de huisarts, de kinderarts of de jeugdgezondheidsarts (CLB).
Deze opvolging bij de (huis)arts omvat een lichamelijke opvolging met een regelmatige gezondheidsinschatting en opvolging van de groeicurve bij kinderen, naast leefstijladvies en ondersteuning bij groeiversterkende thema’s. Het opbouwen van een gezonde leefstijl (in al zijn facetten) staat dus centraal in het bereiken van gezondheidswinst en gewichtsbeheersing. Het is belangrijk dat geen negatief lichaamsbeeld of verstoord eetgedrag wordt uitgelokt via de behandeling van overgewicht/obesitas.
Indien bijkomende ondersteuning nodig is kan de huisarts samenwerken met andere disciplines zoals bv. een diëtist, een klinisch psycholoog/orthopedagoog of een kinesitherapeut.
Naargelang er meer impact is op de gezondheid van de cliënt, zal de multidisciplinaire samenwerking uitgebreid of geïntensifieerd worden.
Op het eerste zorgniveau zal regelmatig een nieuwe inschatting plaatsvinden van de gezondheidsimpact. Bij kinderen met obesitas dient dit jaarlijks te gebeuren, bij volwassenen gebeurt dit op indicatie of wanneer er veranderingen zijn in toestandsbeeld.
ELP conventie
Voor psychologische ondersteuning bij obesitas kunnen jongeren en volwassenen via de ELP conventie rechtstreeks psychologische ondersteuning krijgen bij een ELP klinisch psycholoog/orthopedagoog.
- Jongeren (t.e.m. 23 jaar): tot 10 individuele sessies per 12 maanden aan terugbetaling
- Volwassenen (vanaf 24 jaar): tot 8 individuele sessies aan een verlaagd tarief
De ELP conventie voorziet daarnaast een onbeperkt groepsaanbod:
- Jongeren (t.e.m. 23 jaar): volledige terugbetaling
- Volwassenen (vanaf 24 jaar): gedeeltelijke terugbetaling
Meer info over de ELP conventie vind je via het RIZIV.
Diëtist
Kinderen en jongeren (2 t.e.m. 17 jaar) met overgewicht of obesitas kunnen mits een voorschrift van hun huisarts aan terugbetaling terecht bij een diëtist. Verspreid over 2 jaar hebben zij recht op 10 sessies (5 sessies per jaar; intake + maximaal 9 opvolgconsultaties).
Meer info over de voorwaarden vind je hier en op de website van het RIZIV.
2. Gespecialiseerde multidisciplinaire zorg
Wanneer er een duidelijke (klinische) impact is van de obesitas op één of meer gezondheidsdomeinen (bv. klinische diagnoses/comorbiditeiten, matige/meetbare impact op het fysieke of psychosociaal functioneren), wanneer een leefstijlinterventie op het eerste zorgniveau onvoldoende succes heeft of wanneer er bij een cliënt duidelijke drempels zijn voor een gunstige prognose, bv. door de aanwezigheid van gezinsstressoren, zal er gespecialiseerde multidisciplinaire zorg voor obesitas nodig zijn.
Deze gespecialiseerde zorg zal de focus leggen op het verbeteren van de gezondheidsrisico’s en het verhogen van de levenskwaliteit door een intensieve leefstijlinterventie waarbij meer disciplines met meer expertise betrokken zijn.
Net zoals in het eerste zorgniveau, is het voor duurzaam behandelsucces en voor de preventie van eetstoornissen belangrijk dat géén negatief lichaamsbeeld of verstoord eetgedrag wordt uitgelokt via de behandeling van obesitas.
PMOC voor kinderen
Bij kinderen en jongeren t.e.m. 17 jaar met obesitas met een duidelijke impact op minstens één van de gezondheidsdomeinen (inschaling EOSS-P 2 of meer) kan een ambulant multidisciplinair zorgtraject voor obesitas opgestart worden in een PMOC.
Een PMOC is een Pediatrisch Multidisciplinair Obesitas Centrum – gekoppeld aan een ziekenhuis – waarbij de verschillende disciplines betrokken in een obesitasbehandeling samen onder één dak nauw samenwerken. Een PMOC biedt kinderen met obesitas en hun omgeving een individuele aanpak en behandeling op maat.
Meer informatie over dit zorgtraject obesitas voor kinderen vind je op de website van het RIZIV.
Er worden in België tot 25 PMOCs uitgerold. Deze multidisciplinaire teams zijn gespecialiseerd in de begeleiding van obesitas en zijn steeds gekoppeld aan een pediatrische dienst van een ziekenhuis.
De aanmelding bij een PMOC gebeurt steeds door de huisarts of kinderarts in de eerste lijn. De aanmelding gebeurt wel in samenspraak met het kind en/of ouders/voogd.
Hieronder vind je een overzicht van de pediatriediensten in Vlaanderen die erkend zijn als PMOC, met telkens een link naar de website van het PMOC.
Antwerpen
- UZA Antwerpen: Universitair Ziekenhuis Antwerpen (UZA)
- ZAS Antwerpen: ZAS
- AZ Voorkempen en AZ Klina, Malle: AZvoorkempen
West-Vlaanderen
- AZ Sint Jan Brugge: A.Z. Sint-Jan Brugge
- AZ Delta Roeselare: AZ Delta
Oost-Vlaanderen
- AZ Jan Palfijn Gent: AZ Jan Palfijn Ziekenhuis Gent
- AZ Maria Middelares Gent: AZ Maria Middelares Gent
- AZ Alma Eeklo: AZalma
Limburg
- Ziekenhuis Oost-Limburg (ZOL) Genk: ZOL
- Vzw Jessa Ziekenhuis Hasselt: VirgaJesse
Brussels Hoofdstedelijk Gewest
- UZ Brussel: UZ Brussel
Vlaams Brabant
- UZ Leuven: UZ Leuven
Gespecialiseerde multidisciplinaire zorg voor volwassenen
Bij volwassenen met obesitas met een duidelijke impact op minstens één van de gezondheidsdomeinen (inschaling EOSS 2 of 3) is ambulante gespecialiseerde obesitaszorg aangewezen.
Ambulante multidisciplinaire gespecialiseerde obesitaszorg voor volwassenen impliceert een intensieve leefstijlinterventie die gericht is op zowel voeding, beweging, gedragsmatig- als psycho-sociaal functioneren. Er zal samengewerkt worden in een multidisciplinair behandelteam dat bestaat uit een gespecialiseerde arts (bv. endocrinoloog, internist,…), een gespecialiseerde diëtist, een gespecialiseerde klinisch psycholoog/orthopedagoog en/of een gespecialiseerd kinesitherapeut.
Als onderdeel van een multidisciplinaire behandeling kan aanvullende farmacologische behandeling door middel van gewichtsreducerende medicatie overwogen worden. Dit wordt best ingeschat door een gespecialiseerde arts, doorgaans een endocrinoloog. Deze medicatie is doorgaans niet terugbetaald in België, of enkel bij een specifieke comorbiditeit zoals type 2 diabetes.
Gewichtsreducerende medicatie behoort niet tot de standaardbehandeling van obesitas bij jongeren. Bij aanwezigheid of het vermoeden van een eetstoornis is voorzichtigheid geboden in het gebruik van gewichtsreducerende medicatie.
Meer informatie over de rol van medicatie, inclusief informatie rond de verschillende soorten gewichtsreducerende medicatie, vind je hier.
3. Derde zorgniveau
Intramurale obesitaszorg voor kinderen
Sommige kinderen en jongeren met obesitas hebben intramurale zorg nodig. In België zijn er 2 centra die intramurale zorg voor obesitas voor kinderen t.e.m. 21 jaar aanbieden. In Vlaanderen kunnen kinderen en jongeren t.e.m. 21 jaar hiervoor terecht in het Zeepreventorium. In Wallonië kunnen kinderen en jongeren terecht in Clairs Vallons.
Obesitasteams/klinieken voor volwassenen
Bij volwassenen met een complexe obesitasproblematiek met één of meer (zeer) ernstige comorbiditeit(en), is inschatting en behandeling door een gespecialiseerde obesitaskliniek aan de orde. Ook indien een lager zorgniveau onvoldoende effect heeft, is het zinvol te verwijzen naar een gespecialiseerde obesitaskliniek. Deze teams kunnen zowel een intensief leefstijlprogramma aanbieden, als de relevantie van aanvullende therapie d.m.v. (obesitas)medicatie of bariatrische chirurgie inschatten.
Afhankelijk van de ernst van de obesitas en de aanwezigheid van eventuele comorbiditeiten kan een volwassen cliënt in aanmerking komen voor bariatrische heelkunde. Mits bepaalde voorwaarden is sinds 2007 in België terugbetaling van bariatrische chirurgie via het RIZIV mogelijk. Meer informatie daarover vind je hier.
Ook bij bariatrische chirurgie zal gedragsverandering van de cliënt noodzakelijk zijn en is een langdurige strikt medische, nutritionele en psychologische begeleiding onontbeerlijk.
Meer informatie rond bariatrische heelkunde als deel van een leefstijlprogramma, de (psychosociale) risico’s die opgevolgd moeten worden, en de criteria vind je hier.
Competentieprofielen
In onze samenleving groeit de aandacht voor preventie en vroegdetectie van eet- en gewichtsproblemen, naast het aanbieden van groeiversterkende (vroeg)interventies, gespecialiseerde zorg en brede psychosociale ondersteuning.
Een brede waaier aan professionals speelt hierin een belangrijke rol — van leerkrachten, jeugd- en welzijnswerkers, apotheekmedewerkers, tandartsen, diëtisten, CLB-medewerkers en huisartsen tot maatschappelijk werkers, (kinder)psychiaters, kinderartsen, endocrinologen, klinisch psychologen en orthopedagogen.
Afhankelijk van hun rol en werksetting dragen zij elk op hun manier bij aan een betere zorg voor mensen met (een risico op) eetproblemen.
Een competentieprofiel beschrijft de essentiële kennis en vaardigheden die nodig zijn om bij te dragen aan preventie, vroegdetectie, versterkende vroeginterventie, gespecialiseerde behandeling en psychosociale ondersteuning bij herstel. Het vereiste competentieniveau verschilt naargelang de functie en de noden van de doelgroep binnen de eigen context.
Binnen Eetexpert brachten we de verschillende competentieprofielen in kaart. We baseerden ons hiervoor grotendeels op de profielen die uitgewerkt werden door het NEDC (Australië). Deze worden verder verfijnd en uitgewerkt in samenwerking met een consensusgroep.
Heb je hierover vragen of wil je meer weten?
Neem gerust contact op via secretariaat@eetexpert.be
Preventie
In onze samenleving spelen alle omstaanders van jongeren een belangrijke rol in de preventie van eet- en gewichtsproblemen. Dit kunnen eerstelijnswerkers zijn, maar ook leerkrachten, trainers en coaches, jeugdleiders, onderzoekers, zorgprofessionals, en ook media- en beleidsmedewerkers.
In dagelijkse interacties kunnen omstaanders bijdragen aan het voorkomen van eetstoornissen door een niet-stigmatiserende en eetstoornis-veilige houding aan te nemen. Dat betekent: neutrale taal en beelden gebruiken wanneer het gaat over lichamen of voeding, stereotypen vermijden en niet meegaan in hardnekkige mythes over eten en gewicht. Ze ondersteunen jongeren in het zich goed voelen in hun lichaam en in hun ontwikkeling.
Preventie gebeurt ook via doordacht beleid en duidelijke richtlijnen rond voeding, beweging en gewichtsbeheersing. Door de nadruk te leggen op beschermende factoren, kunnen we samen het risico op eetstoornissen verkleinen.
De preventiewerker:
- Beschikt over kennis van brede psychosociale groei per leeftijdsfase en kent risicofactoren en beschermende factoren die bijdragen aan het ontstaan of voorkomen van eetstoornissen.
- Communiceert op een niet-stigmatiserende en inclusieve manier over voeding, eten, gewicht, lichaamsbeeld en eetstoornissen (infofiche niet-stigmatiserend communiceren als een body buddy)
- Zet zich in om potentiële schade te beperken van factoren die het risico op eetstoornissen verhogen, en versterkt actief beschermende factoren.
- Past cultureel veilige, sensitieve en competente praktijken toe, met respect voor diversiteit en gelijkwaardigheid (pagina andere culturen)
- Kent en past preventiestrategieën toe die gebaseerd zijn op wetenschappelijke evidentie en in lijn zijn met de nieuwste inzichten betreffende preventief werk (infofiche visie op eet- en gewichtsproblemen en infofiche preventie)
Vroegdetectie
Mensen met een eetstoornis zoeken zelden rechtstreeks hulp voor hun eetgedrag. Signalen blijven vaak onzichtbaar of worden niet herkent, omdat ze schuilgaan achter een brede waaier aan klachten en gedragingen. Vroegdetectie is dus niet eenvoudig maar wel cruciaal: Hoe sneller een eetstoornis wordt opgepikt, hoe groter de kans op herstel en hoe kleiner het risico op langdurige lichamelijke en psychische schade.
Daarom is het essentieel dat alle zorgprofessionals, ongeacht hun specialisatie, beschikken over basiskennis en vaardigheden om eetstoornissen tijdig te herkennen en adequaat door te verwijzen naar gepaste hulp.
Vanuit Eetexpert streven we er naar dat iedere zorgprofessional:
- Beschikt over algemene kennis over de klinische kenmerken en symptomen van eetstoornissen
- De vroege signalen van een mogelijke eetstoornis herkent en hierover op een empathische, professionele en niet-beoordelende manier in gesprek kan gaan met de betrokkene (checklists).
- Zich bewust is van risicogroepen en van aandoeningen die vaak samen voorkomen met eetstoornissen .
- Personen met (een vermoeden of risico op) een eetstoornis ondersteunt bij de toegang tot een eerste inschatting of een geschikt behandelaanbod volgens het getrapt zorgsysteem
Vroeginterventie
Zorgverleners binnen vroeginterventie (bv. CLB-medewerkers, huisartsen en eerstelijnspsychologen) voeren een eerste inschatting uit en kunnen, binnen hun professionele rol, een voorlopige diagnose stellen.
Ze zorgen voor een passende doorverwijzing naar geschikte behandeling en psychosociale ondersteuning, afgestemd op de psychologische, lichamelijke, voedings- en sociale noden van de persoon.
Daarnaast bieden ze psycho-educatie, versterken de motivatie tot verandering en stimuleren de betrokkenheid van familie en naasten.
Ze kennen de relevante doorverwijzingskanalen en helpen bij het toeleiden naar geschikte zorg op maat.
De zorgverlener met een opdracht binnen vroeginterventie:
- Benadert personen met (een vermoeden van) een eetstoornis en hun naaste omgeving op een empathische en niet-veroordelende manier en kan motivationeel werken zowel met de persoon zelf als met de context
- Kan een eerste inschatting of screening uitvoeren van mogelijke eetstoornissen binnen de eigen professionele bevoegdheid.
- Kan medische en psychische risico’s herkennen en gepast doorverwijzen naar geschikte zorgverleners (verwijslijn).
- Voegt in met een gepaste vroeginterventie aan personen met (een risico op) een eetstoornis, in samenwerking met andere betrokken hulpverleners.
- Begrijpt en werkt binnen het stapsgewijze zorgmodel (infopagina zorgorganisatie)
- Volgt de veiligheid en het welzijn van de persoon actief op en past principes van harm reduction toe
Gespecialiseerde behandeling
Gespecialiseerde zorgverstrekkers zijn zorgverleners die opgeleid en bekwaam zijn in het aanbieden van evidence-based zorg voor eetstoornissen, afgestemd op de individuele noden van de persoon. Ze begrijpen het belang van goed functionerende multidisciplinaire teams en dragen actief bij aan de coördinatie van voortdurende behoefte-inschatting en zorgplanning. Zorgverleners gespecialiseerd in eetstoornissen hebben een grondige kennis van het getrapte zorgsysteem en weten hoe ze mensen met een eetstoornis kunnen ondersteunen bij het navigeren tussen de verschillende zorgniveaus, afhankelijk van hun behoeften.
- Beschikt over kennis van actuele richtlijnen en kwaliteitsstandaarden in de behandeling van eetstoornissen.
- Begrijpt en past evidence-based behandelmodellen toe, afgestemd op diagnose, leeftijd en zorgnoden.
- Werkt actief samen binnen een multidisciplinair team en draagt bij aan een gezamenlijk behandelplan en opvolging.
- Weet hoe de zorg voor eetstoornissen georganiseerd is over verschillende zorgniveaus (ambulante gespecialiseerde zorg, deeltijdbehandeling, algemeen ziekenhuis, supraregionale zorg) en weet wanneer intensievere zorg aangewezen is.
- Biedt traumasensitieve zorg, waarbij veiligheid, vertrouwen en shared decision making centraal staan.
- Herkent signalen van terugval en werkt herstelgericht aan preventie en vroegtijdige interventie bij een terugval.
- Handhaaft professionele en deontologische standaarden zoals vastgelegd door de eigen beroepsorganisatie
Voor klinisch orthopedagogen/psychologen: Kan een evidence-based psychologische behandeling aanbieden voor eetstoornissen.
Voor diëtisten (zie ook info in stappenplan diëtist):
- Kan een diëtistische anamnese uitvoeren bij kinderen, jongeren en volwassenen met een eetstoornis.
- Kan een diëtistische diagnose stellen en aangepaste voedingsinterventies plannen en opvolgen in samenwerking met arts of psycholoog binnen een erkend multidisciplinair team.
Breed psychosociaal herstel
Zorgverstrekkers binnen het brede psychosociale herstel omvatten onder meer jeugd- en welzijnswerkers, ervaringsdeskundige hulpverleners, eerstelijnsmedewerkers, CLB-medewerkers en (klinisch) psychologen.
Zij bieden ondersteuning en helpen mensen met een eetstoornis om herstel te vinden, vast te houden en hun levenskwaliteit te verbeteren. Daarnaast ondersteunen zij familie en naasten, door hen inzicht te geven in eetstoornissen en handvaten aan te reiken om op een helpende manier betrokken te zijn.
Psychosociale ondersteuners werken met mensen in alle fasen van hun hersteltraject, versterken de hoop op herstel en bieden begeleiding bij terugvalpreventie.
De zorgverstrekker met een opdracht binnen het breed psychosociaal herstel:
- Draagt bij aan de multidisciplinaire zorg die het psychosociale herstel en functioneren van de cliënt ondersteunen.
- Beschikt over kennis van herstelkaders en herstelgerichte zorgprincipes, inclusief krachtgericht werken en het inzetten van ervaringsdeskundigheid
- Biedt herstelondersteunende begeleiding en programma’s die persoonlijke groei, autonomie en levenskwaliteit bevorderen.
- Past persoons- en contextgerichte zorg toe, afgestemd op de zorgnood van de betrokkene.
- Biedt psychosociale ondersteuning die inspeelt op bredere levensdomeinen zoals school, vrije tijd, werk, wonen en sociale relaties.
Organisaties eet- en gewichtsproblemen
Kenniscentrum Eetexpert
Eetexpert is het Vlaams kenniscentrum eet- en gewichtsproblemen die voorziet in informatie, advies, verwijshulp en vorming zowel in opdracht van de Vlaamse overheid als in opdracht van de federale overheid. Eetexpert is actief met betrekking tot de preventie van eet- en gewichtsproblemen en biedt daarnaast expertise met betrekking tot de zorg voor zowel eetproblemen en eetstoornissen enerzijds en obesitas anderzijds.
Vlaamse Academie Eetstoornissen
De Vlaamse Academie voor Eetstoornissen (VAE) vormt een netwerk van professionals die actief zijn in gespecialiseerde centra, ziekenhuizen en geestelijke gezondheidszorginstellingen. De VAE zet zich in voor het verbeteren van de zorg voor mensen met eetstoornissen in Vlaanderen en het bevorderen van wetenschappelijk onderzoek.
ANBN
ANBN is een cliënten- en familievereniging die informatie, advies en ondersteuning biedt aan iedereen met vragen over eetstoornissen. Zowel familieleden, partners als mensen met een eetstoornis kunnen er terecht voor informatie, het ontmoeten van lotgenoten en het delen van ervaringen.
Belgische Vereniging voor de Studie van Obesitas
De Belgische Vereniging voor de Studie van Obesitas (BASO) is de Belgische vereniging voor de studie van obesitas en is volwaardig lid van de World Obesity Federation. BASO wil de interdisciplinaire samenwerking bij de behandeling van obesitas bevorderen en wil de communicatie tussen individuen en organisaties vergemakkelijken en stimuleert elk initiatief om de obesitasepidemie tegen te gaan.
Infobees
INFOBEES wil een veilige plek creëren voor mensen die leven met obesitas, waar ze betrouwbare informatie over obesitas kunnen vinden, ervaringsdeskundigen kunnen ontmoeten en hun verhalen kunnen delen, en doorverwezen kunnen worden naar professionele zorgverleners.
Cepia
CEPIA is het Waalse kenniscentrum dat bestaat uit een team dat gezondheidsprofessionals ondersteunt bij de preventie, vroege aanpak en behandeling van problemen rond gewicht, lichaamsbeeld en eetgedrag.
Miata
MIATA is de Waalse zelfhulpvereniging die ondersteuning biedt aan ouders en naasten van mensen met anorexia nervosa, boulimie en aanverwante eetstoornissen.
Beleidsnieuws
Hier vind je jaarlijkse beleidsberichten die een stand-van-zaken geven over de zorguitbouw eet- en gewichtsproblemen in samenwerking met de verschillende overheden.
Uitgelichte materialen
Materialen waarmee je aan de slag kunt over het thema zorgorganisatie.
Infofiche – Wegwijs in het zorgtraject eetstoornissen – (Huis)arts
Als huisarts wegwijs in het zorgtraject eetstoornissen
Infofiche
– 164 KB
Infofiche – Wegwijs in de zorg voor obesitas bij kinderen – huisarts en kinderarts
Als huisarts wegwijs in het zorgtraject obesitas
Infofiche
– 220 KB
Infofiche – Wegwijs in de zorg voor kinderen met obesitas – ouders
Zorgtraject obesitas voor ouders
Infofiche
– 92 KB